SUS incorpora trombectomia para tratar casos graves de AVC; entenda terapia
O AVC (acidente vascular cerebral) é responsável por 116 milhões de anos de vida saudável perdidos anualmente. Pelos dados da WSO (World Stroke Organization), globalmente são registrados quase 14 milhões de novos casos e 5,5 milhões de mortes por ano.
No Brasil, segundo o Ministério da Saúde, no mesmo período, são mais de 400 mil diagnósticos e, a cada cinco minutos, uma morte, totalizando mais de 100 mil em 12 meses.
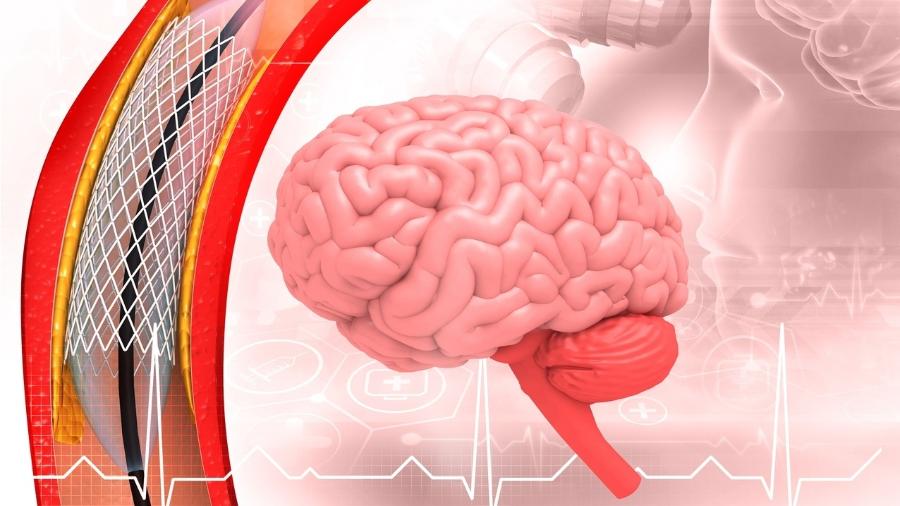
Caracterizada por uma alteração súbita do fluxo sanguíneo cerebral, por entupimento (isquemia) ou rompimento (hemorragia) de um vaso que fornece sangue ao cérebro, a doença é, atualmente, o fator número um de incapacidade em adultos.
Apesar da sua gravidade, uma boa notícia foi anunciada recentemente por aqui: a incorporação no SUS (Sistema Único de Saúde) da trombectomia mecânica para o tratamento de pacientes com AVC isquêmico agudo.
Para a neurologista Sheila Martins, presidente eleita da WSO e da Rede Brasil AVC, esse é um passo fundamental para os brasileiros, que até então só contavam com uma terapia clínica disponível na rede pública, a trombólise, opção nem sempre eficiente (e às vezes contraindicada), mesmo sendo mais fácil de aplicar.
"A trombólise consiste no uso de um medicamento (trombolítico) na veia. Ele vai pela circulação até onde o vaso cerebral está obstruído para tentar liberar a passagem do sangue. Foi o primeiro tratamento para AVC, aprovado em 1995. O problema é que em alguns casos, quando os vasos são muito grandes, o medicamento não consegue penetrar o suficiente para dissolver o coágulo", explica a especialista.
Por exemplo, em se tratando da artéria cerebral média, localizada dentro da cabeça e responsável por irrigar dois terços de um dos hemisférios do cérebro, a médica diz que a chance de o trombolítico desobstruí-la é de apenas 25% a 30%.
"Para estes casos mais graves, em que o tratamento medicamentoso tem baixa resposta, a trombectomia mecânica é mais eficiente. Com ela, o paciente tem menos sequelas, passa menos tempo na UTI (Unidade de Terapia Intensiva), sai mais rápido do hospital e reinterna menos", afirma.
O que é a trombectomia mecânica?
Realizado nos hospitais particulares desde 2015, o procedimento, indicado apenas para o AVC isquêmico, é uma espécie de cateterismo, mas ao invés de ser no coração, como no infarto agudo do miocárdio, é realizado no cérebro.
Ele pode ser feito com o uso de um stent, que abre o vaso, incorpora e retira o coágulo que o está bloqueando, ou um sistema de aspiração, que suga o coágulo para desentupir a circulação.
O estudo Resilient, financiado pelo Ministério da Saúde, realizado por pesquisadores brasileiros em 12 hospitais do país —sob a coordenação de Sheila Martins— e cujos resultados serviram como base para a incorporação da trombectomia no SUS, mostra que, quando comparada com o uso de trombolíticos, essa terapia aumenta de 21% para 35% a independência funcional do indivíduo e reduz em 16% a mortalidade ou o risco de dependência grave.
"De cada 100 pacientes que tratamos com remédio venoso, 33 vão ter melhora clínica importantíssima, ficando com sequelas mínimas, e 13 ou 14 não terão nenhuma sequela. Com a trombectomia, a efetividade é maior. De cada três, um é beneficiado. Mas, como esses casos são mais graves, consideramos que o tratamento foi um sucesso mesmo quando o paciente fica com uma pequena sequela", aponta Gisele Sampaio, professora de neurologia clínica da Unifesp (Universidade Federal de São Paulo) e membro das diretorias da ABN (Academia Brasileira de Neurologia) e da Rede Brasil AVC.
Outra vantagem do tratamento é o tempo. Enquanto a trombólise deve ser aplicada em até 4,5 horas após o início dos sintomas, a trombectomia pode ser feita em até oito horas, às vezes, em até 24 horas.
"Hoje, sabemos que com o uso de softwares mais especiais, para avaliar o quanto do cérebro já morreu e o quanto está em sofrimento e ainda não morreu, conseguimos tratar alguns casos selecionados até 24 horas após o surgimento dos sinais", comenta Martins.
Em contrapartida, o procedimento é bem mais complexo: só pode ser realizado em centros de AVC especializados, que tenham sala de hemodinâmica e com a presença de um neurorradiologista intervencionista e um anestesista, e o paciente precisa obrigatoriamente fazer os exames tomografia e angiotomografia.
Durante a execução do estudo Resilient, 20 locais foram avaliados e aprovados como qualificados para realizar a trombectomia mecânica no Brasil. Eles ficam nos estados do Rio Grande do Sul, Ceará, São Paulo, Distrito Federal, Espírito Santo, Rio de Janeiro, Santa Catarina, Minas Gerais e Paraná, mas, por enquanto, ainda não estão realizando o tratamento pelo SUS —o prazo para que o Ministério da Saúde efetive a oferta é de 180 dias após a publicação da portaria, que aconteceu no dia 19 de fevereiro deste ano.
O que é o AVC?
O AVC acontece quando há uma alteração súbita do fluxo sanguíneo cerebral, e ele pode ser de dois tipos: isquêmico e hemorrágico. O primeiro é o mais comum, responsável por entre 80% e 85% dos casos. Nele, ocorre o entupimento de um vaso ou artéria que fornece sangue ao cérebro, diminuindo a irrigação na área atingida e impedindo a passagem de oxigênio para as células cerebrais.
A principal causa desse entupimento são depósitos de gordura (aterosclerose). "Os vasos são bloqueados por coágulos formados no próprio cérebro ou em outras partes do corpo, geralmente coração e pescoço, e aí eles migram para o cérebro", explica Sampaio.
O AVC hemorrágico, por sua vez, é caracterizado pelo rompimento de um vaso sanguíneo, com extravasamento de sangue dentro ou ao redor do cérebro e, possivelmente, inchaço e aumento da pressão intracraniana. A causa número um é a pressão alta descontrolada. Em seguida estão problemas de coagulação, aneurisma e malformação arteriovenosa.
Entre os fatores de risco para os dois tipos estão os não modificáveis, como histórico familiar, idade e gênero (os homens são os mais afetados); e os modificáveis, sobretudo hipertensão arterial, diabetes, colesterol elevado, doenças cardiovasculares, sedentarismo, obesidade, alimentação inadequada, tabagismo, depressão e consumo de álcool e drogas —o manejo adequado deste segundo grupo diminui em cerca de 90% a probabilidade de uma pessoa ter a patologia.
Os sintomas também são os mesmos, e é preciso destacar que eles surgem de forma súbita e repentina, sem indícios prévios. Na lista estão dor de cabeça intensa, confusão mental, paralisia ou perda de sensibilidade de um lado só do corpo, dificuldade para falar ou entender a linguagem, alterações visuais (perda de campo visual ou da visão em um ou nos dois olhos), dificuldade para caminhar, tontura e perda de coordenação e equilíbrio.
"O AVC é uma importante emergência médica e que jamais pode ser negligenciada, mesmo na pandemia. Durante um episódio, aproximadamente 120 milhões de células cerebrais morrem por hora, então, quanto antes a pessoa receber o tratamento, maiores são as chances de sobreviver e ter uma vida independente, sem sequelas", aponta Sampaio.
Sendo assim, a recomendação é que socorro seja prestado imediatamente, ligando para o SAMU (192), ou buscando o hospital de referência mais próximo —no site da Rede Brasil AVC e no app AVC Brasil é possível saber quais são. Uma vez no local, o diagnóstico é sempre feito através de exames clínico e de imagens.
Reabilitação é fundamental para minimizar sequelas
Além de ser uma doença com alta taxa de mortalidade, o acidente vascular cerebral pode provocar uma série de sequelas, algumas bem graves e limitadoras. Tudo vai depender da região do cérebro afetada, do tipo e da extensão da lesão, do tempo que se levou para iniciar o tratamento e até da idade do paciente —no geral, os mais jovens se recuperam mais rápido e melhor.
"A doença é responsável pelo maior número de pessoas com incapacidades no Brasil. Em torno de 60% dos sobreviventes evoluem com sequelas importantes e que dificultam a sua funcionalidade no dia a dia", informa Eduardo Rocha, presidente da ABMFR (Associação Brasileira de Medicina Física e Reabilitação) e médico fisiatra da Santa Casa de Misericórdia de São Paulo.
Para minimizá-las e buscar uma melhor qualidade de vida, com independência, e o retorno mais rápido à rotina, junto com o tratamento imediato, a reabilitação precoce é fundamental. Ela deve ser feita por uma equipe multidisciplinar —composta por especialistas das áreas de fisiatria, neurologia, fisioterapia, fonoaudiologia, terapia ocupacional e psicologia— iniciada ainda no hospital e mantida após a alta.
Esse plano de acompanhamento pós-AVC vai depender do tipo e da gravidade da sequela, mas, no geral, inclui terapias, uso de medicamentos, toxina botulínica e sessões de exercícios motores, musculares, respiratórios e de fala, entre outros, e vai sendo modificado conforme a evolução do paciente.
Ainda segundo o médico, é imprescindível que a população deixe de achar que é normal ficar com sequelas depois de um AVC. "É preciso mudar esse conceito. As complicações são tratáveis e o paciente precisa saber disso, assim como precisa saber que tem direito ao tratamento de reabilitação e que deve começar a fazê-lo imediatamente", finaliza.















ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.