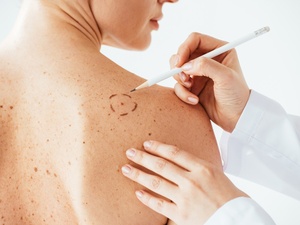
Acne, urticária, eczema: conheça 11 condições de pele não contagiosas

Manchas, vermelhidão, coceira, descamação, inchaços, lesões, pústulas e até bolhas são sinais de algumas condições dermatológicas, cujas causas são alérgicas, autoimunes e emocionais. Embora não sejam transmissíveis, elas deixam marcas, desconfortos, dores, estigmas não apenas na aparência, mas na autoestima e impactam a qualidade de vida.
"As psicodermatoses são desencadeadas por transtornos psíquicos, com repercussões dermatológicas, devido à resposta exagerada dos vasos cutâneos, ocasionada pela liberação de determinadas substâncias, em situações de estresse", fala Joana Darc Diniz, dermatologista, tricologista, diretora científica da SBME (Sociedade Brasileira de Medicina Estética) e diretora da SBC (Sociedade Brasileira do Cabelo).
Contudo, o inverso também ocorre, ou seja, doenças de pele chegam a afetar a saúde mental, por isso recomenda-se acompanhamento psicológico. Além disso, é sempre importante consultar especialistas.
"Muitas vezes, as pessoas tentam alternativas caseiras ou orientações não especializadas, perdem tempo e não tratam da maneira correta", afirma Francisco Le Voci, dermatologista, diretor da SBCD (Sociedade Brasileira de Cirurgia Dermatológica).
Os exames são fundamentais para afastar hipóteses e empregar o tratamento correto. Para exemplificar, Marco Túlio Cavalcante Oliveira, dermatologista do Hospital Universitário Walter Cantídio, do Complexo Hospitalar da UFC (Universidade Federal do Ceará), ligado à Ebserh (Empresa Brasileira de Serviços Hospitalares), cita a micose fungoide que, apesar da aparência e do nome ser micose, não tem nada a ver com infecção por fungos, mas é um tipo de câncer.
Abaixo, conheça 11 condições de pele e como tratá-las:
1. Psoríase
O que é: disfunção autoimune que se manifesta em forma de placas avermelhadas espessas embaixo de escamas esbranquiçadas pelo corpo e no couro cabeludo.
Sintomas: coceira, dor, queimação, descamação, inchaços e rigidez nas articulações, em casos mais graves.
Tratamento: entre as opções terapêuticas estão cremes e pomadas, terapia de luz e medicamentos, além de hidratação diária da epiderme para restauração e manutenção do equilíbrio fisiológico da barreira cutânea. São indicados produtos com poder emoliente, regenerador, calmante, anti-inflamatório e descongestionante, com propriedades hipoalergênica, não comedogênica, livre de álcool e fragrância, a fim de afastar da sensações de desconforto, vermelhidão e ardor.
2. Eczema atópico ou dermatite atópica
O que é: processo inflamatório provocado por fatores genéticos e imunológicos. Surge na face, dobras de braços e pernas e acomete mais as crianças. Geralmente, associam-se a um histórico alérgico de rinite e de asma.
Sintomas: as lesões começam com marcas avermelhadas com pequenas bolhas de água na superfície, que devido ao rompimento eliminam um líquido claro, caracterizando a fase subaguda do eczema, que afeta ambos os lados do corpo. A aparência é espessa. A coceira é o principal sintoma.
Tratamento: hidratação para manter a barreira de proteção, uso de prebióticos que ajudam a restaurar a flora natural de defesa da pele, uso de roupas de algodão, evitar perfumes e sabonetes agressivos e tomar banhos rápidos. Medicações tópicas, como cremes hidratantes e formadores de barreira cutânea, corticoides para desinflamar, além de anti-histamínicos orais e outras medicações, como imunossupressores e até imunobiológicos.
3. Eczema ou dermatite de contato
O que é: reação alérgica do organismo desencadeada após o contato da pele com determinada substância: alimentos, como frutas, in natura, produtos químicos, de limpeza, cosméticos, como maquiagem, esmaltes, e metais em bijuterias.
Sintomas: as reações se manifestam como eczema —lesões em placas vermelhas— nas mãos, face, pescoço e pés.
Tratamento: evitar o contato com o material que levou à formação do eczema.
4. Vitiligo
O que é: fenômenos autoimunes, alterações ou traumas emocionais desencadeiam ou agravam o surgimento e aumento de manchas brancas pelo corpo. Há ciclos de perda de cor e fases em que se desenvolve de maneira mais avançada. As áreas despigmentadas tornam-se maiores com o passar do tempo.
Sintomas: perda da coloração, que é resultado da diminuição ou total ausência de melanócitos —células responsáveis pela formação da melanina, pigmento que dá cor à pele—, nas extremidades do corpo, como mãos, pés, nariz e boca, chega a ocasionar sensibilidade e dor.
Tratamento: é possível induzir a repigmentação, com derivados de vitamina D e corticoides. A fototerapia com radiação ultravioleta A e B, tecnologias com laser, bem como técnicas cirúrgicas ou de transplante de melanócitos são estratégias empregadas.
Evitar roupas que causem atrito ou pressão sobre a pele, diminuir a exposição solar e controlar o estresse são recomendações.
5. Rosácea
O que é: manifestação benigna e vascular inflamatória crônica ocasionada por predisposição genética e também por estresse. Afeta a cútis central da face, com períodos de remissão ou piora. Níveis elevados de depressão, ansiedade e traumas emocionais agravam os sintomas. Atinge adultos, principalmente mulheres, entre 30 e 50 anos de idade. Nos homens, o quadro é mais grave e evolui com rinofima —aumento gradual do nariz por espessamento e dilatação de folículos.
Sintomas: pele sensível e mais seca, que fica vermelha e se irrita com ácidos —salicílico e retinóico— e produtos dermatológicos de modo geral. Aos poucos, a vermelhidão (eritema) torna-se permanente e aparecem vasos finos (telangiectasias), pápulas e pústulas que lembram a acne, com a ocorrência eventual de edemas e nódulos —daí o nome acne rosácea, usado de forma equivocada. Toda irritação gera uma reação inflamatória que exacerba muito o quadro inicial.
Tratamento: evitar fragrância nas formulações, assim como substâncias alergênicas: parabeno, mentol, óleo de eucalipto e hortelã-pimenta, por exemplo. Na rotina, incluir sabonetes suaves para limpeza, sem ingredientes abrasivos e protetor solar com elevada proteção contra UVA e UVB, adequado à condição, mais fluido e com toque seco. São indicados, ainda, laser ou luz de baixa potência, como a luz pulsada.
6. Urticária
O que é: entre as causas estão alergias a alimentos, picadas de insetos e medicamentos, exposição solar, traumas físicos, roupas apertadas e até exercícios físicos muito intensos e origem autoimune.
Sintomas: é caracterizada por formação de urticas —que são elevações avermelhadas, circunscritas, acompanhadas de coceira ou queimação, nas mãos, pés, pernas e braços. Quando é acompanhada de edema (inchaço) mais intenso nas pálpebras, nas mucosas dos olhos e lábios e no rosto é chamado de angioedema e pode evoluir para as vias respiratórias e gástricas, provocando dificuldade para respirar e deglutir, além de dor abdominal com diarreia.
Tratamento: consiste em detectar, retirar as causas e medicamentos, como anti-histamínicos, corticoides, imunossupressores e imunobiológicos, de acordo com a origem e intensidade.
7. Cobreiro (herpes-zóster)
O que é: dermatose infecciosa causada por um vírus chamado varicela-zóster que acomete uma única região do corpo e, geralmente, apenas um lado. Há dor forte no local após as lesões —a neuropatia— se ocorrer dano nervoso, por vezes, resistente a analgésicos.
Sintomas: manchas vermelhas com muitas pústulas (bolinhas de pus) que são dolorosas. As pústulas se rompem após 5 a 7 dias e pode ocorrer necrose tecidual. Gera coceira também.
Tratamento: recomenda-se o uso de antiviral oral, anti-inflamatórios e analgésicos para a dor neurológica. A profilaxia recomendada é a vacina de vírus atenuados, em maiores de 50 anos, independente de ter sido vacinado contra catapora ou de já ter apresentado o cobreiro. Já está disponível no Brasil uma nova versão que atende as pessoas imunossuprimidas.
8. Acrocórdons
O que é: pequenas elevações, encontradas no pescoço, na virilha e nas axilas, da mesma cor da pele, e chamadas também de pólipos fibroepiteliais. Relacionam-se à resistência à insulina e, muitas vezes, associam-se a outra lesão cutânea, a acantose nigricans que se caracteriza por escurecimento e engrossamento das mesmas regiões.
Sintomas: as manifestações são benignas e, se houver atrito com a roupa, ficam irritadas.
Tratamento: a retirada pode ser realizada no consultório dermatológico por meio de diversas técnicas. Hábitos saudáveis, como atividade física e alimentação equilibrada, ajudam no controle da glicose e evitam o seu surgimento.
9. Acne
O que é: processo inflamatório nas glândulas sebáceas e nos folículos pilosos. Apresentam-se desde lesões simples a outras mais inflamatórias, com mais cistos, que podem até deixar cicatrizes e queloides.
Sintomas: desconforto, formação do cravo, da inflamação e de pequenos cistos. Apresenta-se em 4 graus de severidade:
- Grau I é mais leve, que é chamada de acne comedoniana, apresenta pele oleosa, cravos e pouca inflamação;
- Grau II é mais inflamatória e com pústulas (os pontos amarelos);
- Grau III é mais grave, com formação de pequenos cistos e nódulos;
- Grau IV, também chamada de acne conglobata, é ainda mais severa, em que os cistos e pústulas podem se intercomunicar e formar grandes lesões ou abcessos doloridos na face, no pescoço, no tronco e outras regiões do corpo.
Tratamento: é feito de acordo com o nível de severidade e emprega produtos tópicos, para higiene e limpeza, como sabonetes antissépticos e à base de peróxido de benzoíla, uso de ácidos tópicos, alfa-hidroxiácidos, para melhorar o aspecto da pele e controlar a oleosidade e, assim, diminuir a produção de sebo, que é o alimento da bactéria. Em outros casos, é preciso incluir medicamentos via oral, como antibióticos e a isotretinoína.
10. Alopecia
O que é: perda de cabelo e calvície com várias causas envolvidas, conforme o seu tipo —genéticas, hormonais, imunológicas, infecciosas, inflamatórias, metabólicas, bioquímicas, por medicamentos, por doenças clínicas associadas, por tratamentos químicos e uso de cosméticos.
Sintomas: a calvície (alopecia androgenética) tem origem genética e é mais frequente em homens e a falta de cabelos é percebida na parte superior e frontal da cabeça. Em mulheres, atinge a parte superior e a coroa da cabeça.
Já a alopecia areata consiste na perda brusca com áreas arredondadas, únicas ou múltiplas no couro cabeludo, barba, cílios e sobrancelhas.
O eflúvio telógeno, aumento da queda diária de cabelo devido ao estresse entre outros fatores, na versão aguda ou crônica cujo sintoma é a diminuição do volume no comprimento dos fios, e alopecias cicatriciais provocadas por processos inflamatórios do couro cabeludo são outras patologias.
Tratamento: é feito conforme a causa e a manifestação, considerando-se idade, gênero, tempo de evolução, doenças associadas e histórico familiar. Não há um medicamento que sirva para todas as situações. Na calvície, por exemplo, o tipo de alopecia mais comum, a partir de um diagnóstico correto, é possível o uso de medicações, em loção, comprimidos e injetáveis no couro cabeludo, além de dispositivos com luz de baixa potência e até indicação cirúrgica, com o transplante capilar.
11. Câncer de pele
O que é: doença multicausal devido a fatores diversos combinados. Existem dois tipos principais de câncer de pele: o melanoma e o não melanoma. O mais frequente é o não melanoma, relacionado à exposição solar, em especial a não controlada e por muito tempo, nas pessoas de pele mais clara. O tabagismo e a predisposição genética constituem também fatores de risco. No caso do melanoma, a exposição solar está relacionada, mas o genético é importante.
Sintomas: o não melanoma apresenta-se como uma marca cor da pele ou eritematosa (avermelhada), semelhante a uma espinha que não cicatriza. O carcinoma basocelular tem aparência brilhante, exuberante, pode ulcerar, tem tamanho pequeno, plano ou até mesmo volumoso, e com bastante vascularização, ou seja, vasos sanguíneos visíveis na superfície.
O carcinoma epidermoide costuma ser semelhante ao carcinoma basocelular, mas tem uma superfície mais áspera, com descamação ou formação de crosta. Os dois tipos têm evolução mais prolongada e demoram mais a cicatrizar e, por isso, em geral, têm o diagnóstico mais tardio.
O melanoma caracteriza-se por lesões pigmentadas, de crescimento lento ou rápido, presentes em áreas cobertas ou não, relacionados a pintas existentes ou recentes, e, ainda, manchas de crescimento lento e extensivo nas regiões palmo-plantares, em especial, entre pacientes de fototipos mais altos (pessoas negras, pardas ou orientais).
Pintas que mudam de cor, forma ou tamanho, que sangram, doem ou coçam e feridas ou espinhas que não cicatrizam são possíveis sinais de câncer de pele.
Tratamento: o do não melanoma, na maioria das vezes, é cirúrgico e, eventualmente, o paciente passa por quimioterapia. Para o câncer do tipo melanoma, quando o diagnóstico é precoce, o tratamento cirúrgico é efetivo. Entretanto, existem procedimentos com terapia-alvo e com imunoterapia.
Fontes: Cristine Carvalho, dermatologista, professora do curso de pós-graduação em dermatologia e coordenadora do ambulatório de urticárias das Faculdades BWS (SP); Eliandre Palermo, dermatologista, diretora do Master Injector Academy e ex-presidente da SBD-SP (Sociedade Brasileira de Dermatologia - Regional São Paulo); Francisco Le Voci, dermatologista, diretor da SBCD (Sociedade Brasileira de Cirurgia Dermatológica), coordenador do ambulatório de alopecias do serviço de dermatologia da FMABC (Faculdade de Medicina do ABC) e presidente da ABCRC (Associação Brasileira de Cirurgia de Restauração Capilar); Joana Darc Diniz, dermatologista, tricologista, diretora científica da SBME (Sociedade Brasileira de Medicina Estética), diretora da SBC (Sociedade Brasileira do Cabelo), coordenadora do curso de pós-graduação em medicina estética da FTESM (Fundação Técnico-Educacional Souza Marques), no RJ; Marco Túlio Cavalcante Oliveira, dermatologista do Hospital Universitário Walter Cantídio, do Complexo Hospitalar da UFC (Universidade Federal do Ceará), ligado à Ebserh (Empresa Brasileira de Serviços Hospitalares); Perla Gomes, dermatologista, membro da SBD-PE (Sociedade Brasileira de Dermatologia - Regional Pernambuco); e Sylvia Ypiranga, dermatologista e diretora da SBCD (Sociedade Brasileira de Cirurgia Dermatológica).
Instale o app de VivaBem em seu celular
Com o nosso aplicativo, você recebe notificações das principais reportagens publicadas em VivaBem e acessa dicas de alimentação, saúde e bem-estar. O app está disponível para Android e iOS. Instale-o agora em seu celular e tenha na palma da mão muitas informações para viver mais e melhor!




















ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.