Cientistas estão ensinando o corpo a aceitar novos órgãos

Não parecia um problema grave de saúde, apenas um sangramento no nariz que não queria parar. Por isso, em fevereiro de 2017, Michael Schaffer, que tem 60 anos e mora próximo de Pittsburgh, foi primeiro a um serviço de emergência local e depois a um hospital, onde um médico finalmente conseguiu cauterizar um pequeno corte que havia em sua narina. Foi então que o médico disse a Schaffer algo que ele nunca esperava escutar: "Você precisa de um transplante de fígado."
Schaffer não tinha ideia de que seu fígado estava falhando. Até então, nunca tinha ouvido falar do diagnóstico: EHNA, ou esteato-hepatite não alcoólica, uma doença hepática gordurosa que não está relacionada a alcoolismo ou infecções. A doença pode não apresentar sintomas óbvios, mesmo se estiver danificando o órgão. O sangramento nasal era sinal de que o fígado de Schaffer não estava produzindo as proteínas necessárias para o sangue coagular. Ele estava correndo riscos.
A notícia foi acompanhada de outro susto: os médicos pediram a Schaffer que se tornasse o primeiro paciente a participar de um teste clínico que tentaria alcançar algo que os cirurgiões de transplantes vinham sonhando há mais de 65 anos. Se desse certo, ele receberia um fígado de um doador sem precisar tomar remédios agressivos que impedem o sistema imunológico de rejeitá-lo.
Antes de serem descobertos os remédios contra rejeição, os transplantes de órgãos eram simplesmente impossíveis. A única maneira de fazer com que o corpo aceite um órgão doado é suprimindo sua resposta imunológica. Mas as drogas em si são arriscadas, aumentando os riscos de infecção, câncer, altos níveis de colesterol, doenças cardíacas avançadas, diabetes e falência dos rins. Em média, 25 por cento dos pacientes morrem após cinco anos do transplante de fígado. Após dez anos, esse número sobe para 35 a 40 por cento.
"Mesmo que o fígado esteja funcionando, os pacientes morrem de ataque cardíaco ou falência dos rins. As mortes podem não ser causadas apenas pelos remédios contra rejeição, mas eles contribuem", esclareceu o dr. Abhinav Humar, cirurgião de transplante do Centro Médico da Universidade de Pittsburgh, que coordena o estudo de que Schaffer está participando.
Os rins, especialmente, são prejudicados. "Não raro precisamos fazer um transplante de rim em pacientes que já tinham transplantado o pulmão, o fígado ou o coração", completou Humar.
Normalmente, os pacientes sabem dos riscos oferecidos pelas drogas, mas a alternativa é pior: a morte, para aqueles que precisam de um novo fígado, coração ou pulmão; ou, para os pacientes renais, uma vida em diálise, que diminui ainda mais a expectativa e a qualidade de vida do que o transplante de rim.
Uma luz no fim do túnel
Em 1953, o dr. Peter Medawar e seus colegas realizaram um experimento na Grã-Bretanha que obteve resultados tão extraordinários que renderam um Prêmio Nobel. Ele mostrou ser possível "treinar" o sistema imunológico de ratos para que eles não rejeitassem tecidos transplantados de outros ratos. O método utilizado não era exatamente prático. Envolvia injetar em ratos recém-nascidos, ou ainda fetais, células brancas do sangue de ratos sem parentesco. Quando os animais atingiam a idade adulta, os pesquisadores faziam um enxerto de pele dos ratos sem parentesco nas costas daqueles que receberam as células sanguíneas.
Os ratos aceitaram os enxertos como se fossem sua própria pele, sugerindo que o sistema imunológico pode ser modificado. O estudo levou a uma caça científica para encontrar uma maneira de treinar o sistema imunológico de adultos que precisem de novos órgãos. Esta se mostrou uma árdua tarefa. O sistema imunológico dos adultos já está desenvolvido, enquanto que o dos ratos bebês está ainda "aprendendo" o que é estranho e o que não é. "Estamos tentando enganar o sistema imunológico do corpo, o que não é fácil", justificou Humar.
Segundo o dr. James Markmann, chefe da divisão de cirurgia de transplante do Massachusetts General Hospital, a maioria dos estudos científicos até agora se concentrou em pacientes de transplante de fígado ou rim por diversas razões. Esses órgãos podem ser transplantados de doadores vivos, ou seja, as células do doador estão disponíveis para ser utilizadas na tentativa de treinar o sistema imunológico do paciente.
O rim lidera a lista dos órgãos de que as pessoas mais precisam - são feitos aproximadamente 19.500 transplantes de rins por ano, em comparação com oito mil de fígado. E esses rins transplantados raramente sobrevivem a uma vida inteira, sendo agredidos pelos remédios imunossupressores. "Se você tem 30 ou 40 anos e recebe um transplante de rim, esse não será o único rim de que vai precisar", revelou o dr. Joseph Leventhal, que dirige os programas de transplante de rim e pâncreas na Universidade Northwestern.
Outra razão para dar preferência aos rins: "Se algo der errado, não é o fim do mundo", amenizou Markmann. Se a experiência de libertar os pacientes dos imunossupressores falhar, a diálise é capaz de limpar o sangue. Já para outros órgãos transplantados, a rejeição pode significar a morte.
O fígado intriga os pesquisadores por diferentes razões. Ele tem menos chance de ser rejeitado pelo sistema imunológico do corpo e, se a rejeição realmente ocorrer, há menos perigos imediatos para o órgão. E, às vezes, após as pessoas terem vivido com um fígado transplantado por anos, o corpo delas simplesmente o aceita. Alguns pacientes descobriram isso sem querer, quando decidiram parar de tomar os imunossupressores por conta própria, normalmente devido aos altos custos e efeitos colaterais. Entre 15 e 20 por cento dos pacientes que tiveram fígados transplantados e tentaram essa arriscada estratégia obtiveram sucesso, mas apenas após anos tomando as drogas.
Em um dos testes, o dr. Alberto Sanchez-Fueyo, especialista em fígado da King's College London, relatou que 80 por cento poderiam parar de tomar os remédios contra rejeição. Em geral, os pacientes eram mais velhos - o sistema imunológico fica mais fraco com a idade - e fazia muito tempo que estavam sob terapia de imunossupressão; a biópsia do fígado deles deu normal.
Por outro lado, o dano causado pelas drogas imunossupressoras é cumulativo e irreversível, e prolongar seu uso por uma década ou mais pode causar prejuízos significativos. Mesmo assim, não há como prever quem vai conseguir ter êxito na suspensão da medicação.
Enganando o sistema imunológico
Quanto mais os pesquisadores aprendiam sobre a sinfonia das células brancas do sangue que controlam as respostas a infecções e tipos de câncer - e órgãos transplantados -, mais esperançosos ficavam quanto à possibilidade de modificar o sistema imunológico do corpo.
Há muitos tipos de células brancas sanguíneas que trabalham juntas para criar e controlar as respostas imunológicas. Alguns pesquisadores, incluindo Markmann e sua colega, a dra. Eva Guinan, do Instituto do Câncer Dana-Farber, optaram por concentrar esforços nas células chamadas de linfócitos T regulatórios. Essas raras células brancas do sangue ajudam o corpo a perceber as próprias células como não estranhas. Se há escassez dessas células regulatórias ou caso elas sejam deficientes, as pessoas podem desenvolver doenças em que o próprio sistema imune começa a atacar tecidos e órgãos.
A ideia é isolar as células T regulatórias de um paciente prestes a receber um transplante de fígado ou rim. Portanto, os cientistas vão tentar produzi-las em laboratório junto com as células do doador para, em seguida, inseri-las novamente no paciente. Os cientistas esperam que o processo ensine o sistema imunológico a aceitar o órgão doado como parte do corpo do paciente. "As novas células T sinalizam para o resto do sistema imunológico que deixe o órgão em paz", explicou Angus Thomson, diretor de imunologia de transplantes no Centro Médico da Universidade de Pittsburgh.
Markmann, trabalhando com pacientes que receberam transplante de fígado, e Leventhal, com pacientes que receberam transplante de rim, estão começando os estudos usando as células T regulatórias.
Em Pittsburgh, o plano é modificar uma célula diferente do sistema imunológico, chamada célula regulatória dendrítica. Como as T regulatórias, são raras e permitem que o resto do sistema imunológico diferencie o que é ou não estranho ao corpo. Uma vantagem das dendríticas é que pesquisadores não precisam isolá-las e produzi-las em quantidade suficiente. Em vez disso, podem usar um tipo de célula mais abundante, as células brancas do sangue imaturas, e transformá-las em células dendríticas em placas de petri. "Leva uma semana para criar células dendríticas", disse Thomson. Em comparação, podem ser necessárias semanas para obter células T regulatórias suficientes.
As células T regulatórias também precisam se manter na corrente sanguínea para controlar a resposta imune, enquanto as dendríticas não precisam permanecer por muito tempo - elas controlam o sistema imunológico durante uma curta jornada pela circulação. "Cada um está aproveitando as vantagens de uma abordagem diferente. Ainda não está claro qual é a melhor, mas o campo está em um momento fascinante", expôs Markmann.
E os pacientes que já receberam um transplante de órgão? É tarde demais para eles? "Escuto essa pergunta quase todos os dias em que atendo", confessou Leventhal. Por enquanto, a resposta é que sim, é tarde demais. Esses pacientes não são candidatos às novas estratégias para modificar o sistema imunológico, mas pesquisadores têm esperança de que o quadro mude à medida que se descubra mais.
'Alguém tinha de ser o primeiro'
Quando Schaffer, o paciente de Pittsburgh, descobriu que precisava de um fígado e que possivelmente seria o primeiro paciente do grupo de teste clínico, ele hesitou. "Alguém tem de ser o primeiro", desabafou. Ele começou a busca por um doador vivo, um parente próximo disposto a se submeter a uma cirurgia de grande porte para remover um lobo do fígado - ou um estranho disposto a doar e cujas células fossem compatíveis.
Os cientistas de Pittsburgh o orientaram sobre como proceder. Primeiro, perguntar à família imediata, depois a parentes, amigos e então colegas. Se não desse resultado, ele teria de começar uma campanha com flyers e posts no Facebook. Schaffer tem sete irmãos. Quatro tinham mais de 55 anos, muito velhos para enfrentar a remoção de parte do fígado de forma segura. Os três mais novos estavam com a saúde frágil. Ele passou a indagar sobrinhos. Três concordaram em doar, e uma, Deidre Cannon, de 34 anos, que era compatível, submeteu-se à operação, que se realizou no dia 28 de setembro de 2017.
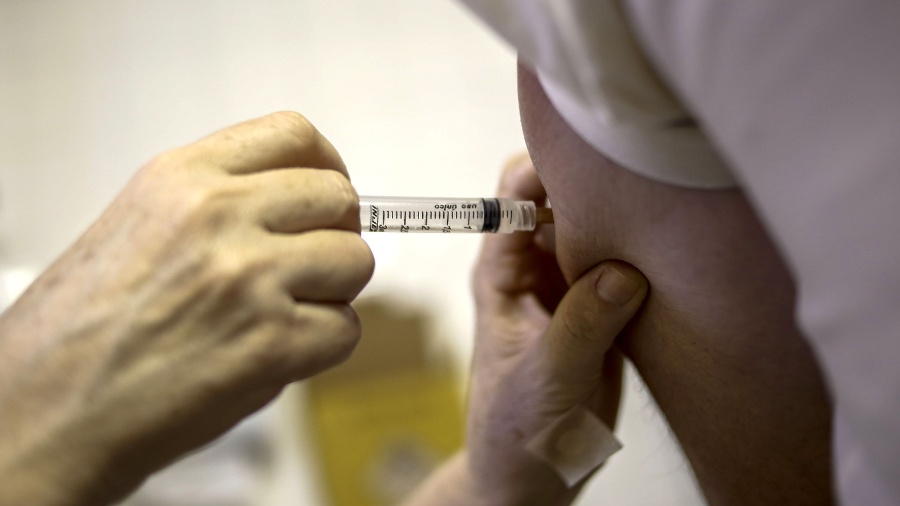
Após o procedimento, Schaffer estava tomando 40 comprimidos por dia para prevenir infecções e conter o sistema imunológico, enquanto o corpo aprendia a aceitar o novo órgão. Agora, só precisa de um, uma dose baixa de apenas um dos três medicamentos contra rejeição que tomava a princípio. E os médicos pretendem ainda suspendê-lo.
Esse caso pode parecer intrigante, mas Schaffer é apenas um paciente. Os cientistas pretendem testar o procedimento em outros 12 e, se tiverem sucesso, expandir o estudo para incluir mais pacientes de múltiplos locais.
Para Schaffer, tudo valeu a pena. Ele está ativo, trabalhando com o neto adolescente na troca dos azulejos do piso da cozinha. Tira neve e apara a grama para ajudar vizinhos e ajuda a cuidar dos netos depois da escola. "Meu objetivo é viver até os 100 anos e morrer com um tiro na cama disparado por um marido ciumento", brincou.
VivaBem no Verão
O UOL VivaBem está no litoral paulista com o VivaBem no Verão. Um espaço com atividades para você se exercitar, mas também curtir e relaxar na entrada da Riviera de São Lourenço. Venha nos visitar!
Data: até dia 03 de fevereiro de 2019, de quinta a domingo
Horário: das 16h às 00h
Endereço: Avenida da Riviera, ao lado do shopping, na praia de Riviera de São Lourenço
Entrada: gratuita
SIGA O UOL VIVABEM NAS REDES SOCIAIS
Facebook - Instagram - YouTube










ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.