Texto baseado no relato de acontecimentos, mas contextualizado a partir do conhecimento do jornalista sobre o tema; pode incluir interpretações do jornalista sobre os fatos.
Inflamassomas: eles talvez respondam por que só uns têm a covid-19 grave
Receba os novos posts desta coluna no seu e-mail
Pingam aqui, pingam acolá trabalhos falando deles, os tais inflamassomas. É que, desconhecidos dos ouvidos da maioria de nós até então, eles parecem estar muito envolvidos com a covid-19.
Essa possibilidade, que foi levantada desde o início destes tempos pandêmicos, incendeia paixões entre pesquisadores que apostam: em um futuro talvez nem tão distante, surgirão remédios capazes de impedir a formação dos inflamassomas quando uma célula se infectar pelo Sars-CoV-2.
E, por tabela, barrando os inflamassomas desencadeados pela presença do coronavírus, um medicamento desses evitaria o agravamento da doença. É uma bela esperança. Há pelo menos umas sete moléculas sendo testadas em tubos de ensaio com esse objetivo.
Inflamassomas são estruturas — ou plataformas, naquele jeito de falar tão da ciência — formadas no interior das células, em seu citoplasma. O citoplasma, para refrescar a memória das nossas aulas de biologia, é aquele gel que serve de recheio celular, onde se encontram mergulhados o seu núcleo e suas diversas organelas, além de várias proteínas.
Pois bem: foque agora nas proteínas. Tente imaginá-las feito peças de um Lego que se juntam criando estruturas em casos de emergência — às vezes, lembram uma ciranda de proteínas encaixadas umas nas outras. São os inflamassomas e eles não aparecem do nada. "Surgem quando a célula está estressada", explica a imunologista Karina Ramalho Bortoluci, professora da Universidade Federal de São Paulo e vice-presidente da Sociedade Brasileira de Imunologia.
Nossas células têm muitos motivos para se estressarem. Não lhes oferecemos uma vida fácil. Estamos em contato sem parar com micróbios. É uma provocação atrás de outra. Respiramos germes o tempo inteiro, engolimos outros tantos até naquele almoço na casa de mamãe, encostamos em um montão deles e os levamos aos olhos. Sem contar os que já vivem dentro da gente.
Com tanta exposição, é fácil deduzir que uns e outros não sejam exatamente boas praças e procurem encrenca, provocando doenças. São, nas palavras do "medicinês", agentes patógenos.
Essas infecções, porém, na maior parte das vezes nem têm a chance de se manifestarem, inclusive por causa dos inflamassomas nessa história. Eles podem acabar com a festa seja lá do que for quando ela mal e mal começou.
"Também temos a formação de inflamassomas em outros tipos de estresse celular", lembra a professora Karina. "Eles serão capazes de surgir até se houver muitos radicais livres", exemplifica.
O fato é que, quando dão as caras, sempre recrutam outras moléculas ali por perto, ativando-as. O objetivo final é criar uma inflamação que, no caso da covid-19, parece ser quase sem precedentes.
Efeito-dominó
Uma das moléculas recrutadas pelo inflamassoma — como se dissesse, "venha cá, porque a célula está estressada!" — é uma protease, a caspase-1. E, quando ouvimos a expressão protease, podemos logo pensar em uma tesoura capaz de picotar outras proteínas.
"Essa protease, no caso, vai cortar várias moléculas, mas três delas são as principais", diz Karina Bortoluci, como se contasse um filme de ação. E é mesmo um enredo um tanto explosivo."A protease, então, lhes tira um pedacinho." Compreendo: como se lhes arrancasse o lacre. Sem ele, o trio se torna ativado, pronto para agir.
Duas dessas proteínas em destaque são citocinas pra lá de importantes — a IL-1 beta e a IL-18, presentes na famosa tempestade desencadeada pelo coronavírus. Mas, calma, normalmente a dupla só está cumprindo o seu papel, que na maioria das vezes não causa tanta confusão. As citocinas são um alarme, atraindo células de defesa para o local onde o agente patógeno está atuando.
E há quem diga que a formação de inflamassomas seria essencial para apontar ao sistema imunológico quem é quem. Explico: as células imunes até possuem receptores para sentir, digamos, se há uma bactéria na área. Mas nem sempre são capazes de diferenciar aquelas que convivem pacificamente no nosso organismo daquelas que são patógenas.
A questão é que os patógenos estressam a célula invadida. Daí que ela monta seus inflamassomas, iniciando a inflamação. Mas falta ainda o gran-finale.
Piroptose: uma explosão que é fogo
A terceira molécula, cortada e ativada pelo processo disparado pelos inflamassomas, tem outro nome complicado: gasdermina D. "Basta lembrar o que ela faz", simplifica a imunologista.
A gasdermina D cria poros na membrana celular. Por eles, passa o líquido que estava do lado de fora. Daí que a célula infectada vai inchando e inchando, até não poder mais. Explode. "E lá se vai a casinha onde o agente patógeno estava morando", costuma dizer a professora.
Mais do que casa, a fabriqueta de suas réplicas. "Em 20 minutos, três horas no máximo, o organismo se livra de milhares de bactérias, por exemplo, que iriam adoecê-lo. Este é o lado bom", observa.
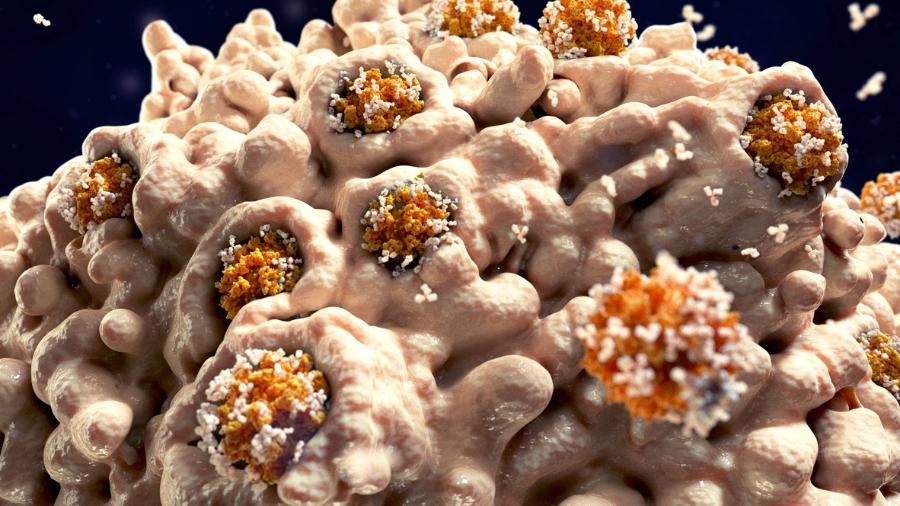
Um detalhe final: os pedacinhos de membrana onde a tal gasdermina D criou poros servem de algemas para os germes que perderam o teto. "É como se os amarrassem, facilitando para as células de defesa fagocitá-los", explica. Isto é, elas os engolem sem perda de tempo, como na imagem deste post.
Essa explosão é conhecida por piroptose. E "piro", do grego, significa fogo. Ao contrário da morte celular natural, a piroptose é uma morte causada para acender o pavio da inflamação. E tudo bem, até certo ponto.
O problema é que, às vezes, a piroptose se torna desmedida. "É o que notamos em algumas desordens neurológicas e em doenças metabólicas", diz a imunologista. Nessas condições, claro, não necessariamente com um agente infeccioso por trás. Mas raciocine: se um organismo que já forma muitos inflamassomas em suas células, a chegada de um Sars-CoV-2 é só um empurrãozinho a mais para tirar a inflamação dos eixos.
Os inflamassomas na covid-19
Portanto, os inflamassomas podem ser um dos primeiríssimos passos da inflamação intensa provocada pela covid-19. E essa inflamação exacerbada levaria à falência de órgãos nos casos severos.
"Estudos, como o da USP de Ribeirão Preto, já identificaram a presença de inflamassomas contra o Sars-CoV-2 ativados na necrópsia de pessoas que morreram de covid-19", conta Karina Bortoluci, referindo-se aos trabalhos do grupo de seu colega, o imunologista Dario Zamboni. E diga-se: a quantidade células com inflamassomas, ali, foi muito superior àquela encontrada nos pulmões de quem morreu de gripe, comparando com pesquisas feitas antes da pandemia.
'Hoje, nós também sabemos que há uma correlação entre a gravidade da covid-19 e a presença desses inflamassomas", explica a professora Karina. Ou seja, quanto mais grave, mais inflamassomas existem nas células. Os cientistas têm uma ideia disso ficando de olho na citocina IL-18, por exemplo — uma daquelas que a protease cortou e que a explosão liberou no sangue para agir. Ela funciona como um marcador, entregando que, naquele paciente, as células estão fazendo um bocado de piroptose.
O incêndio é maior para uns
De acordo com Karina Bortoluci, há duas hipóteses para explicar por que apenas algumas pessoas montam muitos inflamassomas no interior de suas células quando pegam a covid-19. E uma não exclui a outra. "A primeira é a da carga viral", informa.
Diante de um vírus qualquer, o sistema imunológico logo libera uma substância chamada interferon para tentar controlar a infecção. Seria comparável, grosseiramente, a um gás paralisante, que dá um tempo para as defesas contra-atacarem. "Mas não há interferon que dê conta se existe, de largada, uma quantidade enorme de Sars-CoV-2", especula a imunologista.
Outra hipótese, segundo ela, tem a ver com o metabolismo de cada um. "Em pessoas com diabetes descontrolado, o excesso de glicose no sangue aumenta a expressão de proteínas que são usadas para a montagem dos inflamassomas ", dá um exemplo. Ou seja, existem pecinhas daquele Lego à vontade. E a brincadeira, aí, perde a graça.
Nos pacientes com covid-19, na medida em que o tempo de infecção passa, a quantidade de Sars-CoV-2 diminui, enquanto a dos inflamassomas pode só aumentar. "A gente não sabe o que faz eles continuarem ativados mesmo após o sumiço do vírus. Talvez, sobrem pedacinhos virais, provocando essa reação", aponta Karina Bortoluci. Como se o estresse da toda a situação não pudesse ser apagado do dia para a noite — nem depois de meses, no caso da covid longa. São quase células traumatizadas após a infecção, feito incríveis microcosmos de nós mesmos.











ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.