7 coisas que talvez você ainda não saiba sobre a vacina de HPV
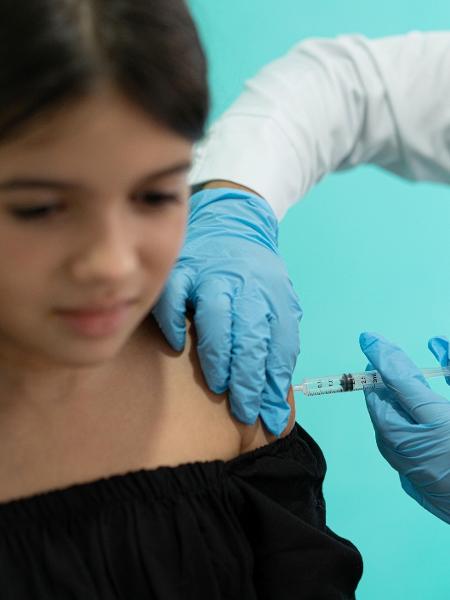
A gente fala tanto em, um belo dia, ter um imunizante contra o câncer, como se ele ainda habitasse o território distante dos sonhos, e se esquece que, na realidade, essa vacina já existe faz tempo. No ano que vem, completará uma década que ela pode ser encontrada nos postos do SUS (o Sistema Único de Saúde), oferecida a adolescentes de 9 a 14 anos. Fico até matutando se a vacina contra o HPV, o papilomavírus humano, não teria um problema de nome.
Será que mudaria alguma coisa se, em vez de apontar para o vírus que desencadeia tumores malignos, a gente falasse em vacinar contra cânceres no útero, na boca, na garganta, na vulva, na vagina, no ânus, no pênis?
Para começo de conversa, vamos nos ater à primeira doença dessa lista: em 2020, foram cerca de 600 mil casos de câncer de colo do útero em todo o mundo e, infelizmente, mais de 340 mil mulheres morreram por causa dele. Muitas, ainda jovens.
Naquele ano, na Assembleia Mundial da Saúde — o encontro da OMS (Organização Mundial de Saúde) para decidir políticas globais — foi lançada a meta de reduzir a incidência desse câncer a 4 casos, ou nem isso, em cada 100 mil mulheres. Seria como varrer a doença do mapa-múndi.
Porém, para chegar lá, os 194 países signatários — o Brasil, entre eles — tinham uma lição de casa a fazer. A pediatra Mônica Levi fez questão de lembrá-la em uma das aulas sobre esse tema, que teve o merecido destaque na 25ª Jornada Nacional de Imunizações, realizada na semana passada, em Florianópolis, Santa Catarina.
"Até 2030, seria preciso educar os jovens, com informações compatíveis à faixa etária e à cultura de cada região", começou a elencar a médica, que hoje é presidente da SBIm (Sociedade Brasileira de Imunizações). "Alertar, inclusive, que o tabagismo é capaz de acelerar a ação desse vírus. Conseguir que 70% das mulheres passassem por, pelo menos, dois rastreamentos de qualidade ao longo da vida para flagrar um eventual câncer de útero. E que, no mínimo, 90% delas tivessem acesso a tratamento e acompanhamento para detectar recidivas, se diagnosticadas com o tumor."
Só que, antes disso tudo, a medida básica é vacinar 90% das meninas. Pernas pra que te quero! Faltam pouco mais de seis anos e a situação das jovens brasileiras é esta: apenas 76,37% receberam a primeira dose. E, quando olhamos para a segunda, que precisa ser oferecida seis meses depois, a cobertura cai para 57,73%.
Mas fique claro: a baixa cobertura da vacina contra o HPV não é uma ameaça apenas para as meninas. Nem essa imunização deveria estar na cabeça apenas de quem tem filho ou filha na adolescência.
1. Risco grande, para eles e para elas
No Brasil, a situação dos garotos é bem pior: 42,23% dos meninos entre 9 e 14 anos tomaram a primeira dose da vacina contra o HPV e só 27,42% voltaram seis meses depois para receber a segunda. A vacina também é importantíssima para a saúde deles.
"Antes, achávamos que imunizar os meninos era um caminho para proteger as meninas, evitando que eles passassem o HPV para elas", diz a doutora Mônica Levi. "Hoje, sabemos que ambos correm perigo."
Homens têm, por exemplo, uma incidência cinco vezes maior de câncer de boca e de garganta do que as mulheres, tumores que vêm aumentando em decorrência da prática de sexo oral. "Isso mostra que elas também infectam os parceiros. Eles não são os 'vilões' e merecem o benefício da proteção", fala a médica. "Sem contar que, quanto mais indivíduos vacinados, menos o vírus circula, o que protege inclusive aqueles que não se imunizaram."
2. Por que quanto mais cedo, melhor
No evento da SBIm, Mônica Levi mostrou os seguintes dados sobre a efetividade da vacina para evitar o câncer de colo de útero: na Suécia, foram acompanhadas 1,6 milhão de meninas e mulheres de 10 a 30 anos de idade, entre 2006 e 2017.
Nesse período, foram registrados 538 casos desse tumor. Apenas 19 deles, porém, aconteceram em quem tinha se vacinado contra o HPV. E um detalhe: todos esses 19 casos foram em moças imunizadas com mais 17 anos. "Nenhuma das que se vacinaram entre 9 a 14 anos de idade apresentou câncer ou lesão sugestiva de que poderia virar maligna", esclareceu Mônica Levi no palco.
Esse foi o primeiro grande trabalho mostrando a redução do câncer graças a essa vacina. "Agora, existem outros, realizados na Austrália, nos Estados Unidos e na Suécia. Todos apontam que é melhor dar a vacina quando o jovem não foi exposto ao vírus ainda, ou seja, antes de iniciar a atividade sexual", diz ela. "Além disso, a resposta imune nessa faixa etária é mais robusta. Não quer dizer que, se você for imunizado mais tarde, a vacina não será efetiva. Mas essa é a razão pela qual, a partir dos 15 anos, a recomendação é de três doses em vez de duas."
3. Há uma idade-limite para tomar a vacina?
Se houver possibilidade, adultos também deveriam se proteger contra o HPV. "É sabido que homens que transam com homens têm um risco maior de se infectarem e, daí, desenvolverem verrugas genitais e cânceres", exemplifica Mônica Levi.
Em bula, a vacina quadrivalente — que protege contra quatro tipos de HPV, o 6, o 11, o 16 e o 18 — pode ser aplicada, em três doses, em homens até os 26 anos e em mulheres, até os 45 anos. Já a nonavalente — que protege contra esses mesmos quatro tipos e outros cinco — é aplicada até os 45 em ambos os sexos, também em três doses. Mas isso porque os dois imunizantes só foram estudados até essa faixa de idade.
"A rigor, não existe evidência de que deixem de ser seguros para pessoas mais velhas e, provavelmente, com a vida sexual estendida nos tempos atuais, logo passem a ser investigados para quem tem mais de 50 anos", pensa Mônica Levi. É aguardar.
4. E quem já tem uma lesão provocada pelo vírus?
A doutora explica que a vacina não trata a infecção já instalada. "Se a pessoa apresenta uma lesão, ela não irá interferir em nada: a briga será entre o organismo e o vírus", diz. Felizmente, o sistema imunológico ganha na maioria das vezes, resolvendo a situação. O problema é quando sai perdendo. Aí, o tratamento médico se faz necessário.
Ainda assim, vale tomar a vacina. "Primeiro, porque você pode ter sido infectado por um tipo de HPV e, depois, pegar outro. Além disso, a pessoa imunizada têm menor probabilidade de recidiva após tratar a lesão", diz a especialista.
5. Transplantados, quem enfrenta um câncer, vítimas de violência sexual...
Quem faz químio ou radioterapia deve se proteger contra o HPV, que pode aproveitar a brecha da imunidade mais baixa durante esses tratamentos e até por causa do câncer em si. Para esses pacientes com até 45 anos de idade, o imunizante quadrivalente é oferecido pelo SUS no Crie (Centro de Referência para Imunobiológicos Especiais).
Também devem correr ao Crie pessoas que vivem com HIV e quem passou por um transplante de órgão ou de medula óssea — e, de novo, por causa das defesas mais vulneráveis.
Por fim, desde agosto deste ano, quem está na faixa dos 9 aos 45 anos e sofreu violência sexual faz parte do grupo prioritário para a imunização contra o HPV, se não se vacinou antes ou não completou o esquema de doses.
"A vacina, no caso, não é dada no Crie, mas nos postos que prestam assistência a essas vítimas", esclarece a doutora Mônica. Lamentavelmente, muitos do que viveram o trauma da violência sexual acabam não dando queixa — logo, ficam sem receber a vacina pelo SUS.
6. Contra quatro ou contra nove tipos?
A vacina quadrivalente — aquela que é oferecida na rede pública — inclui o HPV 16 e o HPV 18, que, justiça se faça, estão por trás de sete em cada dez casos de câncer de colo de útero.
Isso, porém, não quer dizer que a vacina nonavalente, encontrada apenas na rede privada, não ofereça uma proteção a mais contra tumores malignos, como se os seus cinco tipinhos extras de HPV só estivessem por trás de verrugas genitais.
"Há uma redução na incidência de câncer de útero e de vagina até 20% maior que a proteção oferecida pela quadrivalente", afirma Mônica Levi. "Já a redução na incidência de câncer de ânus é até 10% maior e a de câncer de orofaringe, 7% maior."
7. Vacina em dose única
É o que OMS propõe, facilitando para que todos os países, incluindo os mais vulneráveis, alcancem a tal meta de ter 90% das meninas vacinadas até 2030, mencionada no início desta coluna.
O Reino Unido, em apoio a essa iniciativa para promover equidade de acesso ao imunizante, está rastreando mulheres entre 35 e 45 anos que tomaram só uma dose da vacina contra o HPV, fazendo inclusive testes de PCR para saber se elas estão com o vírus. A ideia é checar se essa estratégia para favorecer o acesso continuará funcionando a longo prazo. "Que a dose única protege a curto prazo, não há a menor dúvida", diz Mônica Levi. "Mas queremos que a imunização dure algumas décadas ou, se possível, a vida toda."
O melhor dos mundos seria o nosso. No Brasil, há vacina suficiente para que todos os adolescentes recebam duas doses. Falta a população reconhecer a oportunidade de ouro e as autoridades facilitarem. Quem veta a vacinação contra o HPV nas escolas parece não saber que jovens nunca acordam com uma vontade louca de ir a um posto de vacinação. Tampouco sabe que muitos pais que trabalham não têm tempo para levar o filho para se vacinar. Não sabe ou não quer nem saber.














Deixe seu comentário