Câncer de pele: pintas que mudam de cor, tamanho e formato são alerta

A doença representa 30% de todos os casos de câncer no Brasil. Veja sintomas, causas e como tratar o câncer de pele
País com sol e calor na maior parte do ano, o Brasil registra cerca de 180 mil novos casos de câncer de pele a cada ano, o que representa mais de 30% de todos os casos de câncer no país. Felizmente, apenas 3% desses diagnósticos correspondem ao melanoma, o tipo mais agressivo. Os outros tipos, chamados de câncer de pele não melanoma, têm baixa letalidade, mas constituem um sério problema de saúde pública por ser tão comum na população.
O Inca estima que cerca de 6.200 casos de melanoma sejam diagnosticados a cada ano (2.900 em homens e o restante em mulheres), sendo que a doença provoca aproximadamente 1.500 mortes. A seguir você vai descobrir como identificar alterações suspeitas e como afastar os riscos dos diferentes tipos de câncer.
VEJA TAMBÉM:
- Câncer de próstata: dificuldade para urinar e dor ao ejacular são sintomas
- Câncer de mama: caroços, dor e alterações no seio são principais alertas
- Kelly Key descobre um câncer de pele após retirar pinta
Partes da pele
A pele é o maior órgão do nosso corpo e é formado por três camadas:
Epiderme: a mais externa, que vemos a olho nu, tem como objetivo formar uma barreira protetora, dificultando a saída de água e a entrada de agressores, como micróbios. Nessa camada estão os melanócitos, células que produzem a melanina (pigmento que dá cor à pele). É aqui que se formam a maior parte dos cânceres.
Derme: camada intermediária, formada por colágeno e elastina, entre outros componentes que dão tonicidade à pele. A região é cheia de vasos sanguíneos e terminações nervosas, que permitem sensações como frio e calor. Também aqui é que se localizam os folículos de onde nascem os pelos, as glândulas que produzem sebo e suor.
Hipoderme: a última camada, mais interna, é formada principalmente por células de gordura e tem a função de manter a temperatura e acumular energia (calorias).
Como surge o câncer?
Apesar de funcionar como barreira protetora, a pele não é impermeável e alguns agentes externos podem ser absorvidos por ela. O principal inimigo é a radiação ultravioleta emitida pelo sol. Idosos e crianças têm a pele mais fina, por isso são mais vulneráveis a esse agressor, que provoca envelhecimento e pode causar mutações no DNA das células.
O câncer é todo crescimento anormal e descontrolado das células que compõem a pele, devido a mutações que, na maioria das vezes, são adquiridas ao longo da vida, durante o processo de multiplicação celular. Apenas cerca de 5% dos casos de câncer de pele podem ser atribuídos a mutações genéticas herdadas dos pais.
Tipos de câncer de pele e seus sintomas
Dependendo do tipo de célula afetado, o câncer de pele pode ser dividido em três tipos principais:
CARCINOMA BASOCELULAR
O mais prevalente dos cânceres de pele surge nas células basais, que ficam na parte mais profunda da epiderme. É mais comum em regiões expostas ao sol, como rosto, orelha, pescoço, couro cabeludo, ombros e costas.
Sinais e sintomas: às vezes as lesões podem se assemelhar a outras doenças, como eczema ou psoríase. Em geral se manifesta como uma mancha avermelhada, brilhante, com uma crosta no meio que pode sangrar com facilidade.
CARCINOMA ESPINOCELULAR
O segundo tipo mais comum ocorre nas células escamosas, as mais comuns na parte superior da pele. Também é mais frequente em áreas mais expostas ao sol e mais prevalente em homens do que em mulheres. Alguns casos ainda podem ser associados a feridas crônicas, uso de drogas para evitar rejeição a transplantes ou agentes químicos.
Sinais e sintomas: costumam ter coloração avermelhada e se parecem com machucados ou feridas descamativas que não cicatrizam e sangram às vezes. Mas também podem ter aparência similar a de verrugas.
MELANOMA
Esse é o tipo menos frequente, mas com pior prognóstico, pois envolve maior risco de metástase. Mesmo assim, a detecção precoce traz grandes chances de cura.
Sinais e sintomas: como esse tipo de câncer afeta os melanócitos (que produzem pigmento), a manifestação é sempre uma pinta ou sinal acastanhado ou negro que muda de cor, formato ou de tamanho e pode causar sangramento. As lesões podem surgir em áreas menos visíveis, porém são mais comuns nas pernas, no tronco, pescoço e cabeça. Nos estágios iniciais, afeta apenas a camada mais superficial da pele, mas pode avançar para as mais profundas e alcançar outros órgãos, causando nódulos, inchaço nos gânglios linfáticos ou outros sintomas específicos na região afetada.
OUTROS TUMORES
Existem alguns tipos de câncer de pele não melanoma menos frequentes, como o sarcoma de Kaposi, o linfoma de pele e outros, mas eles representam menos de 1% de todos os casos.
Quando procurar um dermatologista
Muitas lesões cancerosas podem se assemelhar a pintas, manchas ou machucados, por isso de maneira geral é importante procurar um dermatologista toda vez que você perceber alguma alteração na pele, como:
- Manchas que coçam, ardem, escamam ou sangram;
- Sinais ou pintas que mudam de tamanho, forma ou cor;
- Feridas que não cicatrizam em 4 semanas;
- Mudança na textura da pele ou dor.
Regra do ABCDE
Para facilitar a identificação de lesões suspeitas, os dermatologistas criaram uma metodologia baseada nas letras do alfabeto:
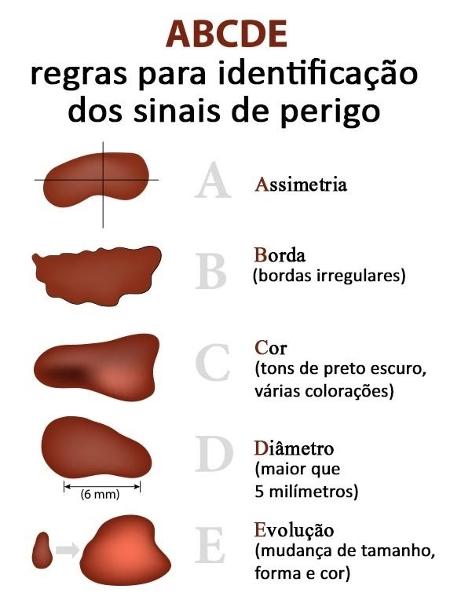
- B de bordas: bordas irregulares também são sinais de perigo;
- C de cor: pintas com mais de uma cor e com tons pretos podem ser melanoma;
- D de diâmetro: lesões com mais de 5 milímetros merecem mais atenção;
- E de evolução: mudanças na cor, tamanho ou forma de uma lesão ou pinta devem ser investigadas
Lesões pré-câncer
Algumas lesões são consideradas pré-câncer, ou seja, são condições causadas pela exposição excessiva ao sol com potencial para se transformar na doença. Um dos exemplos é a chamada queratose solar, que em geral se manifesta como pontos irregulares nas cores rosa, vermelho ou bege.
O carcinoma espinocelular in situ ou doença de Bowen é considerado um precursor do câncer de células escamosas. Em geral, se manifesta por manchas rosadas na pele, com bordas irregulares, e também é provocado pela exposição ao sol.
Fatores de risco do câncer de pele
- Cor da pele: pessoas de pele clara e que se queimam com facilidade têm maior risco de desenvolver a doença.
- Hereditariedade: a maior parte das mutações que levam ao câncer são adquiridas ao longo da vida, e não herdadas. Porém, familiares de pacientes diagnosticados com melanoma têm risco mais alto e devem fazer exames preventivos com maior regularidade.
Exposição ao sol: a radiação ultravioleta (UV) do sol é o principal agente causador de danos no DNA das células da pele. A radiação é mais forte em países com clima tropical ou com altitudes elevadas. A exposição crônica aos raios está associada principalmente ao carcinoma espinocelular; já indivíduos que tiveram queimaduras solares na infância são mais propensos ao carcinoma basocelular e ao melanoma. De acordo com o Inca, trabalhadores que atuam ao ar livre, como os da construção civil, agricultores, pescadores, guardas de trânsito, salva-vidas, atletas e agentes de saúde, entre outros, apresentam maior risco de câncer de pele não melanoma.
Idade: os efeitos da radiação são cumulativos, por isso, quanto maior idade, maior a tendência a ter lesões cancerosas.
Bronzeamento artificial: as câmaras de bronzeamento artificial também fornecem radiação UV e seu uso pode levar ao melanoma. É por isso que esses equipamentos foram proibidos para fins estéticos no Brasil desde 2009.
Radioterapia: alguns pacientes que fizeram radioterapia para tratar outros tipos de câncer podem ser mais propensos ao câncer de pele, especialmente se isso ocorreu na infância.
Histórico: quem já teve câncer de pele tem probabilidade alta de apresentar novas lesões, por isso os cuidados devem ser tomados pelo resto da vida.
Uso de imunossupressores: drogas que evitam a rejeição de órgãos transplantados podem elevar o risco desse tipo de câncer.
Doenças de pele: alguns pacientes com psoríase ou xeroderma pigmentosa (uma doença genética rara) podem ter risco aumentado.
Outros: fatores ambientais ou ocupacionais como a exposição a fuligens, ao arsênico e seus compostos (utilizados na conservação de madeiras, em agrotóxicos e na metalurgia, entre outros), ao alcatrão de carvão (piche), a óleos minerais (industriais, não tratados ou pouco tratados) e a óleos de xisto (utilizados na indústria petroquímica) também podem levar ao câncer de pele.
Como é o diagnóstico do câncer de pele
Com o exame físico realizado com ajuda do dermatoscópio (aparelho com luz que aumenta a imagem) e análise do histórico do paciente, o dermatologista pode solicitar a remoção de uma amostra da lesão ou pinta ou sua remoção completa para biópsia, ou seja, análise de um patologista. Isso pode ser feito com bisturi, lâmina ou cilindro cortante, com anestesia e, muitas vezes, no próprio consultório médico.
Após a análise do tumor, outros exames podem ser solicitados para verificar se o câncer já se espalhou para os linfonodos ou gerou metástase, alcançando outro órgão ou tecido. Com todos os dados em mãos, o médico faz o estadiamento do câncer: é utilizada uma combinação de letras (T de tumor, N de nódulos e M de metástase) e números que podem ir de 0 a 4, sendo que o último refere-se ao câncer avançado. O tratamento varia de acordo com cada estádio.
Pacientes com melanoma costumam ser submetidos a testes genéticos para determinar mutações específicas (por exemplo: BRAF, cKIT, NRAS, CDKN2A e CDK4), que ajudam na escolha dos tratamentos mais indicados para cada caso.
Como tratar o câncer de pele
- Cirurgia: é a principal forma de diagnóstico e tratamento para os cânceres de pele, bem como de lesões suspeitas ou pré-cancerosas. Há diversas técnicas disponíveis, como o uso do bisturi tradicional ou elétrico, laser, congelamento com nitrogênio líquido ou a cirurgia micrográfica de Mohs, que retira o tumor e um fragmento da pele ao redor —escolha frequente em casos de melanoma. Tudo depende do diagnóstico e do tamanho do tumor. Quando gânglios linfáticos são atingidos também é indicada a remoção cirúrgica dessas estruturas. Vale mencionar que carcinomas basocelulares pequenos podem ser tratados apenas com pomadas ou radioterapia.
- Terapia fotodinâmica (PDT): indicadas para os carcinomas, consiste no uso de luz intensa após aplicação de um agente fotossensibilizante na lesão. A técnica destrói as células tumorais causando menor dano aos tecidos sadios.
- Radioterapia: pode ser indicada para destruir células cancerosas, evitar o retorno da doença, ou para aliviar dores em casos de metástases ósseas. Os efeitos colaterais podem envolver náuseas, reações cutâneas, fadiga e perda de cabelo.
- Quimioterapia: embora não seja tão eficaz para o câncer de pele, pode ser indicada para melhorar a qualidade e prolongar a vida dos pacientes com melanoma com metástase. Os principais efeitos colaterais são enjoos, vômitos, perda de cabelo e infecções. Já para lesões pré-cancer ou não melanoma existe um tipo de quimioterapia tópica com menos efeitos colaterais.
- Imunoterapia: é uma opção para o tratamento do melanoma. Alguns exemplos são o interferon, a vacina BCG injetada no tumor, e drogas como o pembrolizumab e o nivolumab, entre outras. Também há um medicamento específico para o melanoma metastásico chamado anti-CLTA4.
- Terapia-alvo: pacientes com melanoma com alterações genéticas específicas, como é o caso da alteração BRAF, podem se beneficiar do uso desse tipo de terapia. Os efeitos colaterais podem incluir dores, fadiga, perda de cabelo, erupção cutânea, coceira e sensibilidade ao sol, entre outros.
Como prevenir o câncer de pele
Evitar a exposição excessiva ao sol é a principal forma de evitar o câncer de pele, especialmente para as pessoas com pele clara. Veja as dicas da Sociedade Brasileira de Dermatologia (SBD) para afastar os riscos:
- Use chapéus, camisetas, óculos escuros e protetores solares para promover uma barreira física contra o sol;
- Evite a exposição solar entre 10h e 16h;
- Na praia ou na piscina, fique embaixo de barracas ou guarda-sóis de algodão ou lona, mas lembre-se que eles absorvem apenas 50% da radiação ultravioleta, por isso a proteção deve ser reforçada por roupas e protetor solar. As barracas de nylon praticamente não protegem contra os raios UV;
- Use filtros solares diariamente, e não apenas na praia ou piscina;
- Consulte um dermatologista ao menos uma vez ao ano para fazer um exame completo da pele;
- Tenha o hábito de observar a própria pele e fazer o auto-exame em busca de pintas ou manchas suspeitas.
Como fazer o auto-exame
- Em frente a um espelho, com os braços levantados, examine seu corpo de frente, de costas e dos lados direito e esquerdo.
- Dobre os cotovelos e observe cuidadosamente as mãos, antebraços, braços e axilas.
- Examine as partes da frente, de trás e dos lados das pernas, além da região genital.
- Sentado, examine atentamente a planta e o peito dos pés, assim como os espaços entre os dedos.
- Com o auxílio de um espelho de mão e de uma escova ou secador, examine o couro cabeludo, pescoço e orelhas.
- Também com o auxílio do espelho de mão, examine as costas e as nádegas.
- Ao perceber qualquer alteração na pele, consulte um médico.
Como escolher o melhor protetor solar e aplicar o produto
- Opte por produtos que oferecem proteção contra radiação UVA e UVB e que tenham FPS (fator de proteção solar) de no mínimo 30, especialmente se você tem pele clara. Se tiver dúvidas, consulte o dermatologista sobre o produto mais indicado para seu tipo de pele.
- O protetor deve ser usado em abundância —o equivalente a uma colher de chá rasa para o rosto e três colheres de sopa para o corpo — e espalhado de maneira uniforme.
- A primeira aplicação deve ser feita 15 minutos antes de se expor ao sol. Reaplique a cada duas horas ou após entrar na água.
- Existem protetores químicos (que funcionam como "esponja") e físicos (à base de dióxido de titânio e óxido de zinco), que ajudam a refletir a radiação incidente. O uso de coloração de base reduz o aspecto esbranquiçado desses últimos.
- Lembre-se que só o filtro solar não basta. É preciso se proteger com roupas e guarda-sóis, e buscar sombras nos períodos de maior emissão de UV (das 10h às 16h).
Fontes: Dolival Lobão, chefe de dermatologia do Instituto Nacional de Câncer (Inca); Joaquim Mesquita, coordenador da Campanha Nacional Contra o Câncer de Pele da Sociedade Brasileira de Dermatologia (SBD); Instituto Oncoguia; e American Cancer Society













ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.