O dilema do uso de imunoterapia em pacientes com câncer terminal

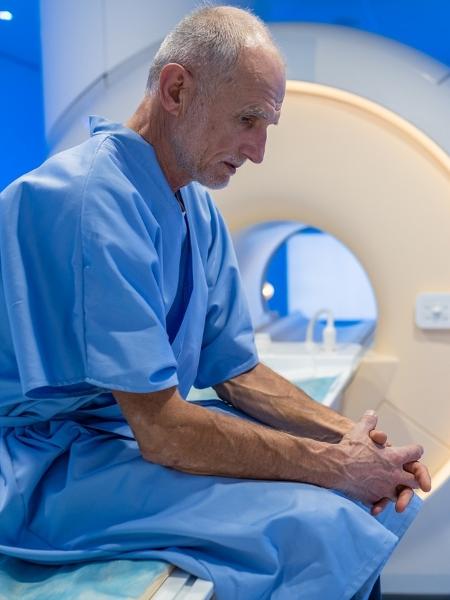
O Dr. Oliver Sartor tem uma pergunta para os pacientes que estão correndo contra o tempo. A maioria está morrendo de câncer de próstata; já tentaram todos os tratamentos sem sucesso. Novas drogas imunoterápicas, que podem fazer milagres contra alguns tipos de câncer, não são efetivas contra este.
Mesmo assim, Sartor, vice-reitor de Oncologia na Faculdade de Medicina de Tulane, faz uma versão diplomática da seguinte pergunta: você quer experimentar um remédio imunoterápico antes de morrer?
Leia também:
- Massa que não engorda? Conheça segredo de Marina Ruy Barbosa
- Multigrãos, sem glúten ou integral? Saiba qual é o melhor tipo de pão
- Este gadget promete revelar se sua comida é mesmo "glúten free"
A possibilidade de a droga ajudar é muito pequena, mas não é nula. "Sob as regras da oncologia de desespero, você aborda outro tipo de ciência, diferente do pensamento racional", disse
A promessa da imunoterapia levou especialistas em câncer a um dilema. Quando o remédio funciona, o câncer parece desaparecer de um dia para o outro, mas pouco se sabe sobre quais pacientes se beneficiam de quais drogas.
Alguns oncologistas preferem não falar de imunoterapia com pacientes terminais, argumentando que os cientistas precisam obter evidências rigorosas sobre seus benefícios e problemas, e que o tratamento com métodos experimentais fora de testes clínicos é um negócio perigoso.
Mas outros, como Sartor, oferecem os remédios a alguns pacientes para tentar a sorte. Se a pessoa está morrendo e há uma chance remota de o remédio ajudar, por que não?
"A imunoterapia é um problema que tem inúmeras facetas", disse Paul Helft, especialista em ética e oncologia da Faculdade de Medicina da Universidade de Indiana. Os especialistas estão cientes dos perigos de tratar pacientes sem ter todas as evidências necessárias.
Muito pior do que o convencional
Muitos ainda temem o fiasco das décadas de 1980 e 1990, quando os médicos começaram a receitar altas doses de quimioterapia e radioterapia a mulheres com câncer de mama, baseados na teoria de que mais deveria ser melhor. Só que não coletaram dados; em vez disso, relataram casos isolados de pacientes para tentar provar seu sucesso.
Então, um teste clínico descobriu que esse tratamento era muito pior do que o convencional, pois os cânceres permanecem mortais e o próprio método excessivo acabou por matar ou mutilar as pacientes.
Mas a imunoterapia é diferente de qualquer outro tratamento: pode funcionar independentemente do tipo de tumor que a pessoa tenha. Tudo o que importa é que o sistema imunológico seja treinado para ver o câncer como um corpo estranho.
Tumores têm mutações que lhes dão proteínas bizarras. Os glóbulos brancos do sistema imunológico tentam atacá-las, mas são repelidos por um escudo molecular criado pelo câncer. As novas drogas permitem que as células brancas atravessem esse escudo e destruam os tumores.
Na semana passada, soube-se de outro exemplo do poder surpreendente dessa abordagem: pacientes com câncer pulmonar que normalmente receberiam apenas quimioterapia viviam mais tempo quando a imunoterapia era adicionada, relataram pesquisadores em um teste clínico.
Mas as drogas são exorbitantemente caras: um remédio usado frequentemente por Sartor custa US$9 mil a dose, se administrado uma vez a cada três semanas, e US$7 mil, se tomado uma vez a cada duas semanas. Geralmente, ele e outros médicos convencem a seguradora do paciente a cobrir o tratamento. Se não funcionar, às vezes o fabricante fornece gratuitamente.
As drogas imunoterápicas podem ter efeitos colaterais graves, podendo até levar à morte. Uma vez que o sistema imunológico é ativado, pode atacar tecidos normais, e não apenas os tumores. O resultado pode ser uma perfuração intestinal, ou insuficiência hepática, danos nos nervos que podem causar paralisia, erupções cutâneas graves, problemas oculares e de hipófise, da glândula adrenal ou da tireoide. Isso pode ocorrer durante o tratamento ou após seu término.
Para a maioria dos pacientes, no entanto, os efeitos colaterais não ocorrem ou são brandos. Isso faz com que o uso de uma droga imunoterápica em um paciente terminal seja diferente de tentar uma quimioterapia experimental agressiva ou um tratamento de radiação intensa.
O problema é decidir com antecedência se a imunoterapia vai ajudar. Os médicos verificam biomarcadores, sinais químicos, como proteínas, que surgem quando o sistema imunológico está tentando atacar, mas não é muito confiável.
"Um biomarcador positivo não garante que um paciente vai se beneficiar, e um biomarcador negativo não significa que não vá se beneficiar; não temos uma biologia sólida para garantir", disse o Dr. Richard Schilsky, vice-presidente e diretor médico da Sociedade Americana de Oncologia Clínica.
Foi esse problema, descrito em uma conferência médica há dois anos, que levou Sartor a oferecer imunoterapia a pacientes terminais. "Pensei: 'Meu Deus, os testes usados para tomar decisões clínicas não valem nada'. Trata-se de vidas humanas. Há algo muito grande em jogo aqui."
"Para algumas pessoas é como bingo, você dá a droga e elas têm um benefício duradouro e positivo. Quando nosso conhecimento não é suficiente para tomarmos decisões informadas, então temos um dilema ético", acrescentou.
Por curiosidade, Sartor enviou e-mails a oito especialistas em câncer de próstata famosos perguntando se também ofereciam drogas imunoterápicas a seus pacientes, apostando que o tratamento poderia ajudar.
Cinco responderam afirmativamente, com uma variedade de ressalvas, fazendo comentários como: "Se eu fosse um paciente, gostaria que meu médico tentasse de tudo".
O Dr. Daniel George, da Universidade Duke, contou que não oferecia imunoterapia para aqueles em estágios terminais de câncer de próstata, mas disse: "Para quem quer tentar tudo que for possível, usamos inibidores de ponto de verificação", ou seja, um tipo de imunoterapia. Para outros – a maioria de seus pacientes com câncer de próstata metastático –, nem a menciona.
"Temos que equilibrar esperança e realidade. A conversa mais difícil que temos com os pacientes é quando lhes dizemos que outros tratamentos, na verdade, vão fazer mais mal do que o câncer."
O Dr. Daniel Petrylak, especialista em câncer de próstata na Universidade de Yale, disse que oferece a imunoterapia apenas para aqueles raros pacientes cujos tumores têm um marcador genético indicando que o sistema imunológico está tentando atacar – o que já é uma indicação aprovada para câncer de próstata, como observou. Mas essa estratégia lhe dá uma justificativa para tentar as drogas em pacientes com outros tipos de câncer.
Com a possibilidade de uma resposta dramática e prolongada, ele disse em uma entrevista: "Eticamente, como podemos negar isso aos pacientes?".
No Instituto do Câncer Dana-Farber, em Boston, o Dr. Christopher Sweeney disse que pede que companhias paguem pelo tratamento imunoterápico quando o paciente tem um marcador genético prevendo uma possível resposta – um indicador de que a droga pode funcionar mesmo ainda não havendo evidência clínica para isso –, e quando é forte o suficiente para tolerar o tratamento.
Mas se essas condições não existem, como é geralmente o caso, Sweeney só oferece as drogas aos pacientes se puder fazê-lo como parte de um teste clínico, onde algo pode ser aprendido com a experiência.
E se não houver nenhum teste clínico para o paciente? "Digo basicamente que não tenho nenhuma terapia aprovada. Na verdade, a maioria não vai se beneficiar dessas drogas", disse Sweeney.
Ele diz aos pacientes que só porque não existem novos remédios não quer dizer que os abandonou. O tratamento de apoio pode fazer com que se sintam melhor e pode até prolongar sua vida.
Sartor discorda da abordagem. "Seria ótimo que todos participassem de um teste clínico, mas será que isso quer dizer que eu não deveria tentar porque não tenho um teste?", questionou ele.
Tentativa
Um dos primeiros pacientes que Sartor tratou com imunoterapia foi George Villere, consultor de investimento aposentado que vivia em Nova Orleans. Ele tinha câncer de bexiga e já havia tentado a quimioterapia, que não funcionou.
Então, Sartor lhe disse que estava sem opções convencionais e perguntou se queria tentar imunoterapia. Na época, as drogas não eram aprovadas para uso no tipo de câncer de que sofria. Villere e sua esposa, Fran, avaliaram a situação, e imaginaram que se arrependeriam se não tentassem.
O seguro concordou em pagar e George Villere tomou os remédios durante meses, mas acabou falecendo em 15 de novembro de 2016, aos 72 anos de idade. "Ele não apresentou efeitos colaterais, mas o remédio não fez diferença", disse Fran Villere.
E há Clark Gordin, 67 anos, que vive em Ocean Springs, Mississippi. Ele tinha câncer de próstata metastático. "Minha situação era difícil", afirmou em uma entrevista. Sartor tentou tratamentos convencionais, que não funcionaram, até que finalmente sugeriu a imunoterapia.
A seguradora se recusou a pagar pelo tratamento, mas o laboratório que havia analisado seu tumor descobriu que havia cometido um erro. Havia chances de Gordin responder à imunoterapia porque ele possuía uma rara mutação. Com isso, a seguradora concordou em pagar.
Imediatamente depois de tomar os medicamentos, seu nível de PSA – um indicador da presença do câncer – caiu para quase zero. "Meu coração quase para toda vez em que penso nisso. A vida às vezes se mantém por um fio", disse Sartor.









ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.