Hérnia de disco: principal sinal é dor lombar; cirurgia é exceção
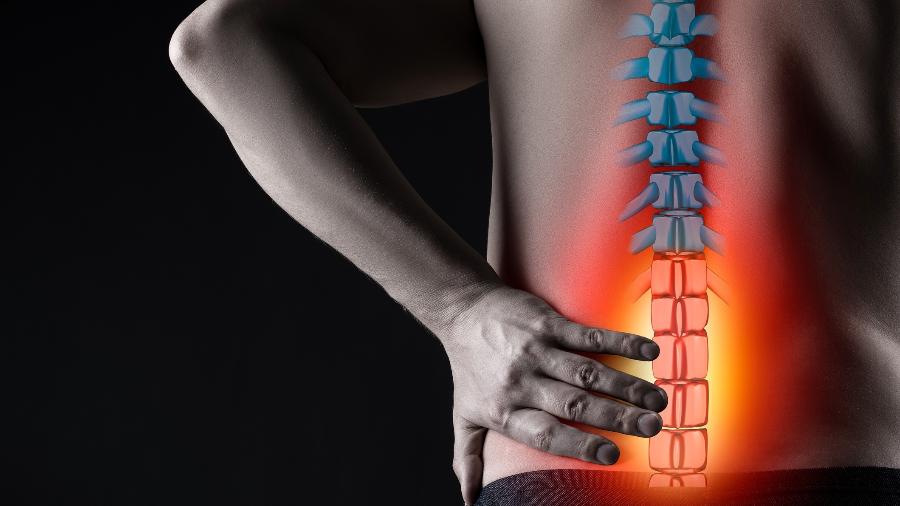
A literatura médica adverte: se a dor nas costas que você sente decorre de uma hérnia de disco, é possível lembrar exatamente da situação que lhe deu causa. Isso porque, embora ela nem sempre se manifeste, quando o faz, o incômodo pode ser intenso e ter como características a sensação de queimação, pontada, além de dor irradiada para os membros inferiores.
Considerada uma causa comum da dor nas costas, a hérnia de disco decorre de alterações nas estruturas das vértebras que compõem a coluna, e podem acometer de 13% a 40% das pessoas ao longo de suas vidas. Ela pode aparecer já a partir dos 30 anos, mas alcança seu pico de incidência aos 50-60 anos de idade.
A origem do problema está relacionada ao processo natural do envelhecimento, geralmente se instala na coluna lombar, embora possa também afetar a coluna cervical e a torácica.
Seja qual for a sua localização, os especialistas garantem que, em 90% dos casos de hérnia de disco que apresentam sintomas e são tratados, a resolução acontece em poucos meses.
Entenda sua anatomia
A sua coluna é formada por um conjunto de ossos que são "empilhados" uns sobre os outros. Essas estruturas são chamadas de vértebras. A parte mais afetada pela hérnia de disco é a parte inferior dessa estrutura, chamada de coluna lombar.
A coluna também é composta pelos seguintes componentes:
- Ligamentos, tendões e nervos - eles trabalham juntos para conectar os músculos ao cérebro;
- Discos vertebrais - posicionados no espaço entre as vértebras, são estruturas flexíveis e arredondadas que funcionam como um amortecedor que absorve o impacto de todo movimento que a coluna faz.
Os discos vertebrais são constituídos por dois componentes principais, um central e outro periférico, em forma de anel. Confira:
- Núcleo pulposo - tem aspecto mole e gelatinoso é capaz de reter água;
- Anel (ou ânulo) fibroso (parte mais externa) - tem a função de manter o núcleo pulposo em seu devido lugar.
O que é hérnia de disco?
Os médicos usam o termo hérnia para definir todo órgão ou tecido que se desloca de seu local de origem para outra região que não é a sua.
No caso da coluna, quando o disco perde a capacidade de se movimentar, o anel fibroso se rompe e seu núcleo se projeta para fora, causando uma protuberância que faz pressão sobre as estruturas nervosas vizinhas. A isso se dá o nome de hérnia de disco.
Esse processo desencadeia uma resposta inflamatória que, para muitas pessoas, se manifesta por meio da dor.
Por que isso acontece?
A causa mais comum da hérnia de disco é o envelhecimento. Para explicar esse processo, o médico Gustavo Torres, chefe do Serviço de Ortopedia e Traumatologia do HC-UFPE, faz a seguinte analogia: quando uma borracha perde suas características elásticas, ela não mais retorna ao seu tamanho original ao ser esticada. É exatamente isso o que acontece com os discos.
"Com o passar dos anos, sua estrutura perde a capacidade de reter líquido e, consequentemente, a sua elasticidade. Apesar disso, nem todo disco degenerado, envelhecido, evoluirá para a hérnia discal", esclarece o especialista.
Veja as outras possíveis origens do problema:
- Traumas (como uma queda)
- Doenças dos tecidos conjuntivos
- Doenças congênitas
- Genética
- Problemas mecânicos
Quem precisa ficar atento?
A hérnia de disco pode se manifestar na idade adulta entre homens e mulheres. Dados da Academia Americana de Cirurgiões Ortopédicos indicam que ela é mais comum entre os 20 e 50 anos e, em especial, entre os homens.
Conheça os outros fatores de risco relacionados:
- Sedentarismo
- Uso de tabaco
- Vibração decorrente de atividades como dirigir ou operar máquinas
- Atividades repetitivas (empurrar, levantar, dobrar ou torcer a coluna)
- Estar fora do peso saudável
- Postura inadequada ao levantar peso
Como reconhecer os sintomas?
Quando se manifestam, eles variam a depender da região afetada (lombar, cervical ou torácica). Na maioria das vezes, a primeira manifestação da hérnia de disco poderá ser a dor nas costas —que pode durar por alguns dias e até melhorar.
Além disso, é possível que você também observe as seguintes condições:
- Dor ciática
- Formigamento e fraqueza muscular
- Fraqueza na perna ou pé
- Perda do controle da bexiga ou intestinal (raro)
Quando devo procurar um médico?
Muitas vezes, a dor causada pela hérnia de disco é tão intensa que as pessoas procuram ajuda imediata. No entanto, a sugestão dos especialistas é que você busque por atendimento médico toda vez que observar algum sintoma que persiste, mesmo após períodos de melhora.
Esteja atento a sinais de alerta como dor acompanhada de perda de força, alteração de sensibilidade perineal (região próxima ao ânus e genitália), ou dos esfíncteres (dificuldade para urinar ou incapacidade de segurar a urina, bem como a perda do controle do intestino). Tais situações podem indicar problemas mais graves e requerem intervenção imediata.
O médico treinado para avaliar todos esses sintomas é o especialista em coluna, mas, por vezes, o primeiro profissional a atendê-lo será o clínico geral (também chamado de generalista).
Como é feito o diagnóstico?
Na hora da consulta, o médico ouvirá a sua queixa, fará um levantamento de seu histórico de saúde, bem como o exame físico, que avaliará eventual fraqueza muscular ou perda de sensibilidade.
Além disso, o profissional da saúde poderá lançar mão da prática de manobras específicas. A principal delas é o teste de Lasègue, que consiste em posicionar o paciente em decúbito dorsal [deitado de costas] e promover a elevação da perna com o joelho esticado.
"Esse processo pode provocar dor irradiada do joelho para baixo. Se for uma hérnia, essa tração comprime o nervo ciático e a dor aumenta", fala Rafael Ratti Fenato, médico ortopedista e professor da UFPR-Toledo.
A confirmação do diagnóstico exige exame de imagem, e o melhor deles é a ressonância magnética.
Importante saber que a tomografia computadorizada, que é muito solicitada, não tem indicação neste tipo de problema, e ainda pode expô-lo à radiação, o que não acontece na ressonância.
Como é feito o tratamento?
Luiz Roberto Gomes Vialle, cirurgião da coluna vertebral e professor titular da Escola de Medicina da PUC-PR garante que a hérnia de disco tem evolução natural benigna. Isso significa que a doença tem começo, meio e fim e não deixa sequelas.
"Contudo, enquanto esse processo se desenrola, o que pode durar várias semanas, a intervenção médica será útil para reduzir o sofrimento que a intensa dor pode causar. Em 90% dos casos o resultado é positivo", completa Vialle.
A estratégia terapêutica abrange as seguintes medidas:
- Educação do paciente - o repouso absoluto é contra-indicado. Mesmo nos primeiros dias da crise, evite ficar muito tempo sentado;
- Uso de medicamentos - anti-inflamatórios, analgésicos e até infiltrações (bloqueio anestésico) em casos específicos;
- Fisioterapia - ajuda na melhora da contratura e no processo de cicatrização da hérnia.
Alguns poucos pacientes não apresentarão melhora após essas medidas. Como última estratégia, poderá, então, ser indicada cirurgia (microdiscectomia), que consiste na retirada da hérnia e apresenta bons resultados em mais de 90% das vezes. Apesar disso, é exceção.
Conheça as possíveis complicações
Os especialistas consultados afirmam que elas se resumem em dor crônica e comprometimento neurológico, uma situação rara, mas possível. Eles citam como exemplo a síndrome de cauda equina, assim denominada porque os nervos se aglomeram como uma cauda de cavalo.
Nesses casos, a hérnia de disco promove uma compressão aguda dos nervos. Estes, por sua vez, provocam alterações na região perineal, afetando o controle de urina e do intestino, ou levando à perda de força muscular. Trata-se de uma emergência cirúrgica.
Dá para prevenir?
Não. Mas é possível adotar comportamentos que reduzem os fatores de risco para a hérnia de disco. Veja a seguir:
- Evite fumar. O tabaco enfraquece os tecidos dos discos;
- Pratique atividade física regular;
- Invista em fortalecimento muscular (abdome, costas). O pilates é uma ótima opção para proteger a coluna;
- Evite ficar muito tempo sentado;
- Acostume-se a flexionar os joelhos ao abaixar-se;
- Adote postura adequada para levantar pesos do chão;
- Fique longe de atividades de impacto (saltos, cama elástica, step ou agachamento com peso);
- Reconheça seus limites. Evite carregar pesos excessivos como mala, uma criança, o botijão de gás ou de chopp e até caixas em mudanças.
Fontes: Luiz Roberto Gomes Vialle, professor titular da Escola de Medicina da PUC-PR (Pontifícia Universidade Católica do Paraná), fundador e primeiro presidente da SBC (Sociedade Brasileira de Coluna) e ex-presidente da AOSpine International; Gustavo Torres, médico ortopedista e traumatologista, com aperfeiçoamento em cirurgia de coluna. É chefe do Serviço de Ortopedia e Traumatologia do HC-UFPE (Hospital das Clínicas da Universidade Federal de Pernambuco) e membro da SBOT (Sociedade Brasileira de Ortopedia e Traumatologia) e da SBC; Rafael Ratti Fenato, médico ortopedista e professor da UFPR (Universidade Federal do Paraná), campus Toledo. Revisão técnica: Luiz Roberto Gomes Vialle.
Referências: Ministério da Saúde; AAOS (Academia Americana de Cirurgiões Ortopédicos);
Dydyk AM, Ngnitewe Massa R, Mesfin FB. Disc Herniation. [Atualizado em 2020 Nov 20]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK441822/.













ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.