Texto que relata acontecimentos, baseado em fatos e dados observados ou verificados diretamente pelo jornalista ou obtidos pelo acesso a fontes jornalísticas reconhecidas e confiáveis.
"A covid-19 é uma crise perdida, mas o Brasil pode aprender com os erros"

Sucessivos erros (intencionais ou não) na resposta à pandemia saíram caríssimo ao Brasil: mais de 400 mil mortes e uma grave crise econômica e social. Muitas das ações e inações do governo federal estão sob os holofotes da CPI da Covid, no Senado. Tão importante quanto registrar e investigar o malfeito é aprender com as falhas.
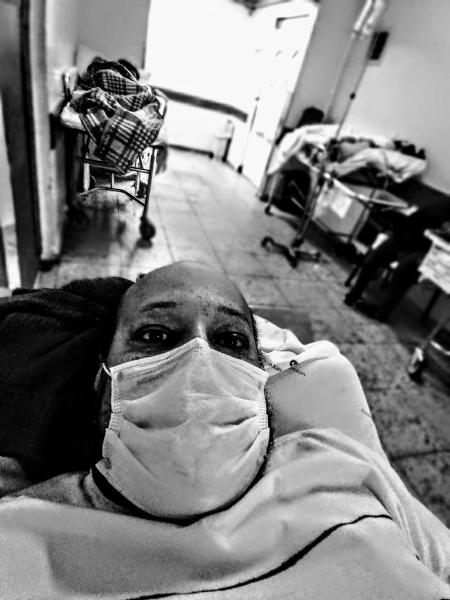
"Essa é uma crise perdida, mas o Brasil pode aprender com os erros", diz o médico Welfane Cordeiro Junior, especialista em terapia intensiva e emergências. Durante a pandemia, ele ajudou na reconfiguração de mais de 300 hospitais públicos em todas as regiões do país, com o objetivo de criar gabinetes de crise e aumentar a capacidade de atendimento.
O trabalho foi feito por meio do projeto Lean nas Emergências, uma das ações do Programa de Apoio ao Desenvolvimento Institucional do SUS (PROADI-SUS), do Ministério da Saúde, e também por meio da iniciativa Todos pela Saúde. Em entrevista à coluna, Cordeiro Junior diz que o Brasil precisa aproveitar esse momento para modificar o modelo de resposta a crises e criar uma legislação que obrigue os hospitais a ter planos de catástrofe.
Qual é sua avaliação sobre a resposta brasileira à pandemia?
O Brasil errou em quase tudo. Por não se empenhar em ter vacina, permitiu que a demanda por atendimento crescesse. E também errou muito na questão da capacidade de atenção à alta demanda. Agora é hora de refletir sobre os erros. Isso é algo que fazemos nos planos de catástrofe. Ao final da jornada, as pessoas falam sobre o que deu errado naquele dia. É uma forma de evitar que os erros se repitam na manhã seguinte. Se o Brasil perder a oportunidade de fazer o que precisa ser feito agora para enfrentar a próxima crise, vai errar de novo.
O que precisa mudar?
O Brasil tem uma legislação que fala muito sobre vigilância sanitária e pouco sobre resposta assistencial. A França, por exemplo, tem o chamado Plano Branco. Ele determina como os hospitais devem organizar um gabinete de crise e fazer uma reconfiguração interna para conseguir responder adequadamente a uma situação de alta demanda repentina. No Brasil, não temos isso. Durante a pandemia, por meio do Todos pela Saúde, o que fizemos foi tentar correr contra o tempo para capacitar os hospitais no meio da crise. Isso ajudou, mas não é o suficiente.
Como estimular ou induzir essas mudanças?
É preciso fazer pressão política para criar uma legislação capaz de exigir que o Brasil tenha planos de resposta à crise do ponto vista da assistência à saúde. Hoje nada exige que os hospitais se organizem para isso. A resposta a uma crise como a da pandemia precisa ser regional. A França trabalha com essa resposta regional integrada. No Brasil, ela é muito centrada nos municípios. O SUS tem mais de 100 macrorregiões de saúde. Defendo a ideia de que cada uma delas precisaria ter alguém todos os dias puxando os dados dos hospitais e acompanhando a situação real de cada um. Só assim é possível aliviar as instituições que estão muito sobrecarregadas em um determinado momento, reorganizar o fluxo de pacientes entre elas, enxergar onde estão os recursos disponíveis, redistribuir insumos etc. Às vezes, o insumo que falta em um hospital está disponível entre outro da mesma região.
Isso não é feito hoje?
Hoje é cada município por si. E, dentro do município, cada hospital age de uma forma. Se o gabinete de crise é municipal, os hospitais que não são do município não conversam entre si. Vimos isso no Rio de Janeiro. Se o hospital era municipal, a resposta à crise era uma. Se ele era estadual, era outra. Federal, idem. Eles não se conversavam. Isso é um desperdício incrível.
Qual é a consequência dessa falta de diálogo?
É preciso ter uma visão de cima. Um comando, com organização e participação de todos. Sem isso, não há solidariedade. Percebemos que alguns hospitais estavam sobrecarregados e outros não. Um município do interior teve uma crise e pediu para levar um médico nosso. A UPA municipal estava sobrecarregada. Havia leito de UTI na Santa Casa de lá, mas ela não conversava com o município. Essa desorganização da resposta à crise tem sido um grande problema ao longo da pandemia.
Qual é a definição de crise no sentido da assistência à saúde?
Uma crise é uma demanda muito acima da capacidade do serviço. Algo que ocorre de forma abrupta. Pode ser provocada por um acidente de trânsito grave, uma explosão, um atentado, um desastre natural etc. A base da resposta a catástrofes é igual no mundo inteiro. Há livros que ensinam a fazer isso. Cria-se um sistema de comando centralizado para organizar a resposta. Depois agimos de acordo com o tipo de crise ocorrida. É preciso fazer a análise dos riscos existentes em cada região.
Que tipo de informação essa análise revela?
Coordenei a preparação dos hospitais de Belo Horizonte para a Copa do Mundo de 2014. Descobrimos que havia um reator nuclear na Universidade Federal de Minas Gerais (UFMG), usado em experimentação. E se um dia esse reator vazar? O que vamos fazer? O problema é que não temos planos para situações críticas nem fazemos análise de risco. Há uma refinaria da Petrobras em Betim que usa produtos químicos o tempo todo. Se um dia ela vazar, a Petrobras deve ter um plano. E o hospital que precisará receber essas pessoas? Ele não está preparado para isso. Um plano tem que ser feito para identificar o risco em todas as áreas (seja uma contaminação química, uma pandemia etc) de cada região de saúde.
Antes da pandemia, você já coordenava esforços para reduzir a superlotação nos hospitais públicos que fazem parte do projeto Lean nas Emergências. Essas instituições estavam mais preparadas para enfrentar a pandemia?
A superlotação nos pronto-socorros sempre foi um grave problema. Ela acontece nos hospitais que têm dificuldade para fazer o giro (rotatividade) dos leitos e naqueles em que os leitos são pouco resolutivos. Além disso, há um déficit crônico de vagas de terapia intensiva no país. Com a alta demanda provocada pela covid-19, as instituições que não conheciam ou não adotavam metodologias de melhoria operacional sofreram mais. Os hospitais que receberam o treinamento do Lean nas Emergências conseguiram aumentar a capacidade de atendimento. Eles tinham as ferramentas para extrair o máximo dos recursos disponíveis e trabalhar da melhor forma possível.
O tempo de permanência de um paciente com covid-19 na UTI é variável. Como é possível melhorar o giro desses leitos?
Em muitos lugares, o paciente sai da UTI apenas quando tem condições de ir para uma enfermaria. Faltam leitos intermediários para receber esses doentes. Na pandemia muitos pacientes com condições de sair da ventilação mecânica continuam ocupando a UTI porque precisam de apoio e reabilitação. Enquanto isso, muita gente que precisa de ventilação mecânica não consegue uma vaga. O que fizemos foi ajudar os hospitais a aumentar a capacidade de leitos intermediários. Esses espaços precisam menos do médico e mais das equipes de suporte (fisioterapeutas e outros profissionais). Essa e outras medidas de organização dos fluxos de pacientes fizeram diferença e os hospitais alcançaram resultados mais satisfatórios.
Para trabalhar dessa forma é preciso ter conhecimento e serenidade. Como o desespero provocado pela pandemia afetou os profissionais e comprometeu a organização dos serviços?
Percebemos isso muito bem na segunda onda em Manaus. O Ministério da Saúde pediu e nós mandamos uma equipe para ajudar os hospitais de lá. Apesar do treinamento e da experiência que eles haviam adquirido no início da pandemia, as equipes ficaram apavorados com o tsunami da segunda onda.Tiveram muita dificuldade na reorganização.
Qual foi o principal erro do Ministério da Saúde nesse contexto?
Faltaram diretrizes. O Ministério da Saúde precisa apontar o caminho. Isso faltou demais nessa crise. Tudo ficou solto. O papel dele não é o de garantir os recursos na ponta, mandar gente para onde precisa. Ele até pode mandar, mas isso deve ser exceção na gestão de uma crise. O Ministério precisa mostrar como deve ser a resposta, em quais condições é preciso ativar um hospital de campanha, por exemplo. Muita gente começou a ativar hospital de campanha logo de cara. Isso só deve ser feito depois que os hospitais existentes já trabalharam para ampliar a capacidade de atendimento a partir dos recursos de que dispõem. Do contrário, é desperdício. Sem diretrizes do Ministério da Saúde e sem uma visão organizada em cada região, o resultado é disputa. Cada hospital ou município fica sonegando recurso. Falta de comando tem sido um problema sério nessa crise.
Passamos de 400 mil mortos. Você está mais otimista ou pessimista em relação aos próximos meses?
Há uma tendência de diminuição das mortes nos próximos dias porque a transmissão vem caindo, mas está tudo muito imprevisível. A segunda onda tende a diminuir pouco a pouco, mas vai demorar. Estamos falando de 3 mil mortes por dia. Nos próximos dois meses a pressão sobre o sistema deve diminuir, mas a mortalidade continuará elevada. Temos que ficar muito atentos porque a gripe espanhola teve até três ondas. Essa pandemia tem sido um aprendizado contínuo. Estamos trocando pneu com o carro andando.
Como o contexto político agravou a crise sanitária?
O papel do líder é ser farol. Os líderes são referência para muita gente nos atos e nas atitudes do dia a dia. Além de todos os erros no enfrentamento da pandemia, no Brasil falta exemplo. Não tivemos uma boa campanha do governo federal para incentivar o uso de máscara, nem autoridades mantendo distanciamento e evitando aglomerações. Em outros países, líderes que pensavam de forma equivocada no início da pandemia mudaram de atitude depois. No Brasil isso não aconteceu. Com bons exemplos, talvez a história da covid-19 no país tivesse sido outra. Falta de liderança mata.
O que você achou deste conteúdo? Comentários, críticas e sugestões podem ser enviados pelo email segatto.jornalismo@gmail.com. Obrigada pelo interesse.














ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.