Por pandemia, centro cirúrgico do HC é transformado em UTI
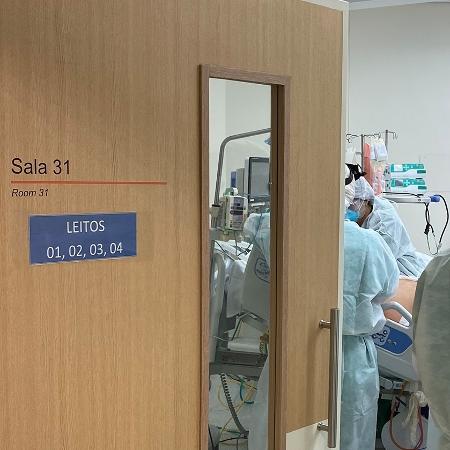
Na última semana, o HC (Hospital das Clínicas) da FMUSP (Faculdade de Medicina da USP) ultrapassou a marca de 1.800 recuperados, uma das maiores do País, entre os pacientes internados com covid-19. Para aumentar o número de leitos e estender esse atendimento de excelência a mais pessoas, uma das medidas foi a adaptação das salas cirúrgicas e unidades de recuperação pós-anestésica para funcionarem como UTI.
Além disso, o hospital treinou seus anestesistas - que já têm experiência em entubação e cuidados críticos - para atuarem como intensivistas no tratamento de pacientes com o novo coronavírus.
Antes mesmo da explosão de casos no País, o hospital já havia se preparado, por meio do seu Comitê de Crise. "Ocorreu uma verdadeira operação de guerra para as transferências de pacientes e preparo para atendimento de pessoas infectadas pelo coronavírus", conta Maria José Carmona, professora da FMUSP e diretora da Divisão de Anestesiologia do Instituto Central do HC. No momento, todo o Instituto Central, o maior do complexo do HC, está dedicado a receber pacientes com coronavírus.
Mas como garantir que o alto nível de atendimento seja mantido na UTI adaptada? Se resgatarmos a história da anestesia, veremos que as UTIs surgiram da anestesia, e não o contrário - elas nasceram dentro das unidades de recuperação pós-anestésica na década de 1950. "Os primeiros ventiladores de UTI foram, na verdade, os aparelhos que usamos durante a anestesia; e os primeiros intensivistas eram, de fato, os médicos anestesistas", diz Maria José Carmona ao Jornal da USP.
O tema também não é inédito na atualidade: já era comum haver escassez de leitos de UTI em muitos hospitais antes da pandemia, e os pacientes precisavam ficar aguardando uma vaga no centro cirúrgico - com o anestesia atuando como intensivista, muitas vezes durante dias. "Mas essa é uma experiência feita na pandemia que está dando certo e queremos compartilhar porque pode ser útil para outros hospitais", diz, ressaltando ainda o trabalho do Comitê de Crise do Instituto Central.
Rafael Priante Kayano, supervisor do Serviço de Trauma e Emergências da Divisão de Anestesia do Instituto Central do HC conta que antes não acreditava que se chegaria a ponto de o centro cirúrgico ter que virar um centro de terapia intensiva, nem que seria preciso usar ventiladores de anestesia para ventilar os pacientes com a doença.
"Talvez um excesso de otimismo meu, mas essa foi a realidade imposta", diz Kayano. Entre os desafios enfrentados na conversão, enumera, estavam desde a adaptação da própria estrutura física (instalações elétricas, hidráulicas, de gases medicinais e ventilação, engenharia clínica, redes de TI); o trabalho com outros materiais e equipamentos (ventiladores e aparelhos de anestesia são diferentes, assim como as bombas de infusão de medicações); até os recursos humanos, incluindo ajuste das escalas de trabalho; e as condutas em rotinas em si, que na UTI têm uma abordagem mais multiprofissional, em comparação à especificidade da anestesiologia.
Luiz Malbouisson, docente da FMUSP e coordenador da UTI do Serviço de Anestesiologia, acrescenta que a letalidade da doença é alta e os pacientes com covid-19 que precisam de suporte ventilatório normalmente já são muito difíceis de gerenciar no ambiente de UTI. E lembra a importância de profissionais, não só de estrutura.
"Observamos que em todo o País está havendo um esforço em aumentar a disponibilidade de UTI para tentar diminuir a mortalidade por covid-19. Isso é algo positivo e factível, vamos atrás de respiradores, do que for necessário. Mas o problema fundamental é o recurso humano: a demanda por médicos intensivistas é muito maior que a oferta disponível."
E os anestesistas podem fazer parte da solução. "Anestesiologistas são um grupo com um perfil muito próximo aos intensivistas", diz Malbouisson, listando alguns pontos fortes do primeiros: "Eles têm treinamento, sabem entubar muito bem, assim como passar cateteres.
Durante a formação, a depender da instituição, fazem um estágio em UTI que representa até 30% do tempo total de residência." Além disso, argumenta, "os anestesistas já têm práticas rotineiras que exigem conhecimentos avançados de farmacologia e fisiologia, dominam boa parte do conhecimento sobre ventilação mecânica, são habituados ao tratamento de hemodinâmica (relativo à circulação sanguínea) e choque circulatório, conhecem bem drogas vasoativas, a monitorização, uso de ecocardiograma, ultrassonografia, são capazes de instalar dispositivos avançados e têm um conhecimento muito grande da tecnologia utilizada no centro cirúrgico, que é muito próxima à usada na UTI."
Estes profissionais também estão habituados a trabalhar de maneira cooperativa com outras especialidades, e aos cuidados de pacientes graves fora do centro cirúrgico, como no transporte dos mesmos. "Com cada vez mais frequência o anestesista tem participado de times de resposta rápida, pela sua capacidade de reconhecer situações de perigo, de entubar, passar um cateter rapidamente, e inclusive de ventilar pacientes em posição pronada [de barriga para baixo], como são feitas algumas cirurgias - e temos visto que é uma posição que favorece o paciente com covid-19, além da mudança de posição evitar escaras de decúbito (feridas em quem passa muito tempo deitado na mesma posição)."
Tudo isso, diz Malbouisson, faz com que o anestesiologista tenha um perfil muito próximo daquele que se espera do intensivista.


















ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.