O que a falta de um remédio para transplante de medula tem a ver com você
Receba os novos posts desta coluna no seu e-mail
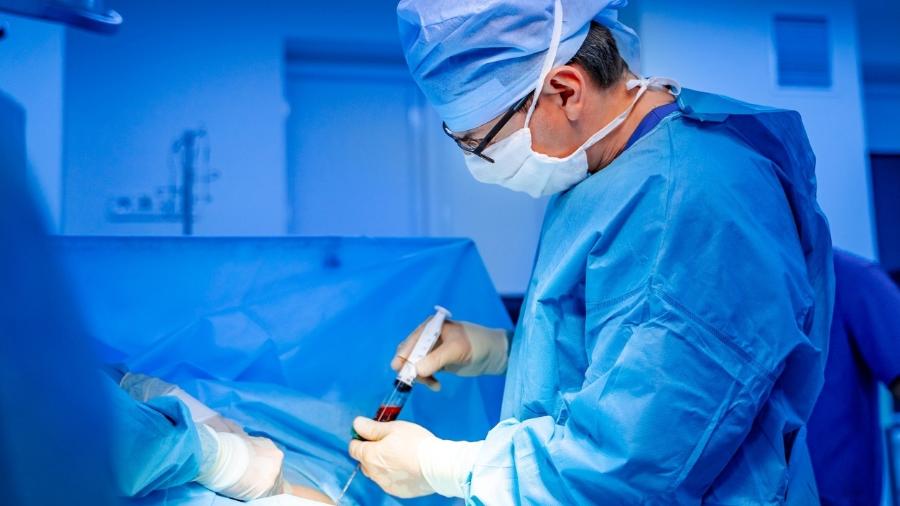
É no aconchego do interior dos nossos ossos que brota o líquido capaz de espalhar a vida da cabeça aos pés. Já sabe do que estou falando — do sangue. Essa descrição pode soar a poesia barata aos seus ouvidos mas, por favor, leve a sério porque é exatamente disso que se trata.
Afinal, ele entrega o oxigênio às células até a respiração cortar o abastecimento no instante final da existência. Leva-lhes também o alimento e aproveita para carregar delas tudo o que pesaria à saúde, aquilo de que não precisamos mais. Traz o que é urgente para reparar os nossos danos, assim, quando algo em nós se rasga. E contém os encarregados das nossas defesas, sem os quais seríamos presas fatais de qualquer micro-organismo — que dirá de você sabe quem, em tempos de pandemia...
Pois tudo isso vem de uma geleia escondida em praticamente todos os integrantes do esqueleto humano, o popular tutano. Para a medicina, medula óssea."Com o envelhecimento, ela até vai desaparecendo daqueles ossos que são mais longos e fininhos, mas ainda a encontramos nos ossos chatos, que são maioria", descreve o hematologista Nelson Hamerschlak, presidente da SBTMO (Sociedade Brasileira de Transplante de Medula Óssea) e coordenador da hematologia do Hospital Israelita Albert Einstein, em São Paulo.
Sem dúvida, a voz do médico foi uma das que mais se ergueram nos últimos dias para nos alertar sobre um perigo iminente no país: o de a gente ficar sem uma droga fundamental chamada bussulfano.
Você talvez tenha escutado algo a respeito disso, que se trata de um remédio crucial para a realização de transplantes da tal medula, procedimento que pode ser indicado para cerca de 200 doenças que acometem o sangue. Pois entenda direito esse caso. Ele tem a ver com todos nós.
Para tentar convencê-lo disso, vou apelar para dois lugares tão comuns quanto verdadeiros. Primeiro, nem eu, nem você sabemos do dia de amanhã e, sem o bussulfano, metade dos pacientes com cânceres hematológicos simplesmente não tem saída. Metade! "Os outros cerca de 50% de casos de transplantes até possuem alternativas para substituir o bussulfano, mas são altamente tóxicas e depender delas colocará seu organismo em risco de complicações ". Ou seja, suas chances de vencer a doença também cairão bastante.
Já apelando para o meu segundo lugar comum e verdadeiro, relembro: por onde passa um boi passa a boiada. Não é esse o ditado? Além de não ser a primeira vez que os transplantes de medula óssea ficam sob a ameaça de desabastecimento — algo que, na verdade, já é um mal crônico nos tratamentos oncológicos em geral —, o que está acontecendo hoje na hematologia retrata uma situação que tem tudo para se repetir em outras frentes de batalha médicas.
Melhor que todos nós arregacemos as mangas por uma solução, pedindo para que os envolvidos a encontrem sem perda de tempo, antes que um drama desses possa bater na porta de casa — o que ninguém quer, claro.
A fábrica do sangue
A medula óssea concentra células-tronco, que são mães dos glóbulos vermelhos, ou hemácias, responsáveis por conduzir o oxigênio e o gás carbônico. Geram também os glóbulos brancos que formam o nosso sistema imunológico e as plaquetas que nos protegem de uma hemorragia.
As doenças malignas da medula, óbvio, começam ali mesmo. "E algumas outras que acontecem fora, acometendo os gânglios linfáticos, por exemplo, geralmente têm origem na medula também", explica o doutor Hamerschlak.
Tudo porque aquelas células-tronco passaram a produzir clones imprestáveis para o seu serviço. Nas leucemias, por exemplo, começam a fazer cópias de glóbulos brancos defeituosos, ou leucócitos, uma atrás de outra, sem parar. Aos milhares, aos milhões.
Não adiantaria tanto barrar os glóbulos doentes quando já estão na correnteza sanguínea, se afinal o tempo inteiro continuam chegando lotes recém-produzidos desses clones malignos. É preciso fechar a fábrica e colocar em seu lugar uma outra linha de produção, com um perfeito controle de qualidade. É isso o que o transplante de medula óssea faz. E, nessa troca, está a uma enorme possibilidade de superar o capítulo câncer na biografia e seguir adiante. Mas agora, sem remédio, para muitos a história pode terminar aqui.
Pergunto ao doutor Hamerschlak que pacientes caem no grupo de quem, com o que existe de medicação disponível, ainda depende totalmente do bussulfano para fazer um transplante. "Aqueles com leucemia mieloide aguda, leucemia mieloide crônica e mielodisplasia", responde, apontando as principais doenças que são, também, as maiores razões para o oncologista indicar o transplante alogênico, isto é, de uma pessoa para outra.
Já nos 50% dos pacientes que, sem bussulfano, terão de fazer radioterapia ou usar drogas extremamente tóxicas, estão aqueles com linfomas, leucemias linfocíticas agudas ou crônicas, para dar alguns exemplos. Mas aqui faço um parênteses de arrebentar o coração: "No caso de transplantes em crianças, não importa essa divisão: o bussulfano é necessário", observa o hematologista.
O papel do bussulfano nos transplantes de medula
"Diferentemente de outros transplantes, em que a parte mais delicada é a operação, o procedimento aqui é simples e o que pode complicar é a fase de preparação para que ele ocorra", ensina Hamerschlak.
Antes de tudo, o paciente precisa tomar doses potentes de quimioterápicos, drogas que agem bem no momento da divisão celular, ou seja, quando uma célula maligna está se transformando em duas; duas, em quatro e assim por diante, em uma progressão que, no caso, é infernal.
"As células cancerosas se dividem depressa e os quimioterápicos agem naquelas que fazem isso com maior velocidade. Daí o motivo por que que os cabelos caem: as células que formam os seus fios também se dividem ligeiro", diz o médico. O exemplo facilita para você entender: se fosse simplesmente dar um remédio que matasse células que se multiplicam em altíssima velocidade, sob certo ponto de vista seria moleza.
Ora, bastaria um único quimioterápico com essa função para acabar com todas as mazelas que chegam aos centros de oncologia. Só que um câncer é bem mais complexo. Aliás, são centenas de doenças com suas especificidades atendendo por um nome só.
Portanto, existem drogas quimioterápicas que são mais eficientes para arrasar certos tipos de células malignas. Ou melhor, no caso, tipos de células sanguíneas com mutações genéticas específicas, que as fizeram mudar para o lado do mal. "Só de olhar para onde estão essas mutações, quando chegam os exames de determinado paciente, já sei se o único jeito será levá-lo para um transplante ou não", conta Hamerschlak.
Uma vez que a resposta é positiva, qual seria o remédio capaz de atacar com eficiência as células com as tais mutações para varrer a doença da medula? Você já sabe o nome. Sem o bussulfano, além de a preparação para o transplante se tornar altamente agressiva colocando em ameaça a vida do cidadão, há um enorme risco de sobrar célula maligna para trás.
Lembre-se do exemplo dos cabelos: eles caem porque as células que lhes dão origem se dividem estonteantemente, mas bastou terminar o tratamento, já que o remédio não os mira em particular, para que voltem a crescer. Quando estamos falando dos cabelos, que bom! Mas se falamos de uma leucemia ou de um mieloma, é diferente. Quem vai querer as células malignas surgindo de volta? É o bussulfano que faz a limpeza perfeita para o sujeito receber uma medula nova e saudável.
Como é realizado o procedimento
Segundo o doutor Nelson Hamerschlak, uma vez usado o bussulfano, bastam de 24 a 48 horas e o paciente está pronto para os médicos infundirem a medula nova. Quando se trata de um transplante alogênico, pegando a medula compatível de um parente ou de um doador anônimo, são retirados cerca de 15 mililitros da geleia repleta de células-mães por quilo desse indivíduo.
Existem dois métodos para isso: ou uma punção que costuma ser realizada no ilíaco, um osso chato na coxa, feita sob anestesia geral para evitar o incômodo. Ou, ainda, o que os médicos chamam de aférese.
Na aférese é até mais fácil para o doador, porque os hematologistas vão colhendo sangue das veias de seu braço e, por duas a quatro horas, o líquido vermelho vai passando por uma máquina. Ela filtra tudo, retendo apenas as células-tronco.
Já no caso de quem vai receber a doação, o procedimento em si é menos complicado ainda. Os médicos instalam um cateter, geralmente na região do peito. É por ele que injetam as células-tronco doadas, mas estas sabem direitinho o seu destino. Trafegam pela circulação até alcançarem o interior dos ossos, tomando conta daquele pedaço e construindo, pouco a pouco, uma medula óssea zerinho e saudável. Sim, pouco a pouco. "É preciso esperar a medula pegar", lembra Nelson Hamerschlak.
Nesse período, que pode levar de quatro a cinco semanas — bem como naquele par de dias antes do procedimento —, é preciso tomar todo o cuidado. O paciente costuma ficar isolado, em uma ala hospitalar de atenção máxima. "Como, para receber a medula nova, destruímos as células-tronco antigas, ele fica por um intervalo sem defesas contra doenças infecciosas, até os leucócitos voltarem a ser produzidos como antes", justifica o hematologista.
Eis a razão, inclusive, por que a própria SBTMO, no início da pandemia, emitiu um comunicado sugerindo que segurassem os transplantes de medula óssea ao máximo. Com o amaldiçoado Sars-CoV-2 correndo solto por aí, infelizmente os pacientes transplantados de medula, tanto na fase de preparação quando nas semanas seguintes ao procedimento, correriam um risco muito maior de serem infectados, por mais que fossem cercados de zelo.
"Mas existem doentes que não podem esperar e, daí, o transplante é urgente", informa. E, até que surja alguma novidade, só temos seis meses de estoques de bussulfano para atendê-los. De acordo com o Ministério da Saúde, a escassez da droga no INCA (Instituto Nacional do Câncer), pela alta demanda da entidade, é até maior: ali, o bussulfano que ainda está disponível só deve durar uns três meses.
Por que parou, parou por quê?
Se quer uma resposta precisa, por mais espantoso que pareça ninguém tem. Só há especulações. "Nem eu entendo, as explicações da indústria são enroladas", afirma Nelson Hamerschlak. Ele se refere à farmacêutica francesa Pierre Fabre, que, diga-se, não produz o remédio em si, mas é seu representante e distribuidor no Brasil — uma confusão difícil para nós, leigos, entendermos.
Em comunicado em novembro do ano passado, que pegou de calças curtas todo mundo, inclusive Anvisa e Ministério da Saúde, só mandou avisar que a única indústria com registro para vender esse medicamento no Brasil seria fechada e que, portanto, a droga deixaria de ser distribuída entre nós.
Detalhe: do jeito como as coisas funcionam hoje, esse aviso deveria ser feito com um ano de antecedência da interrupção, dando um prazo para todos encontrarem saídas aceitáveis. Leia: seguras e eficazes para os pacientes.
"Uma das prováveis causas é o preço. Remédios antigos como o bussulfano são baratos. Talvez, eles tirem uma droga que custa 60 reais para oferecer algo novo que custará 60 mil reais", lamenta Nelson Hamerschlak. Fique certo: ele e seus colegas já viram esse filme.
Logo que a notícia surgiu, a SBTMO já procurou a Anvisa e o ministério, inconformada com uma decisão unilateral, sem oferecer solução. O Conselho Nacional dos Secretários de Saúde já se mobilizou também. Entidades diversas e os próprios pacientes começaram a agitar as redes sociais, inclusive a atriz Drica Moraes, que em 2010 fez um transplante de medula óssea para se recuperar de uma leucemia.
A Pierre Fabre agora diz que talvez consiga fornecer o bussulfano ao longo de 2021, pelo menos — mesmo que seja assim, e depois? "Descobrimos uma portaria de 2014 que autoriza a importação em caráter excepcional de medicações ainda não registradas no Brasil", diz o doutor Nelson Hamerschlak, que levou essa documentação embaixo do braço para as autoridades.
A saída, se for aceita, poderá evitar novos perrengues. "O melfalano, que é a principal droga para o mieloma múltiplo no lugar do bussulfano, tende a ser a próxima bola", fareja o hematologista, já antecipando novos problemas do gênero.
Para resolver
Ou seja, uma possível alternativa seria importar primeiro para só depois enfrentar o longo, burocrático e, diga-se, caro processo de registro de um medicamento no Brasil.
Não sei se sabe, mas quem espera um transplante hoje em dia — ainda bem! — não tem mais a dificuldade do passado para encontrar um doador, caso nenhum parente seja compatível. Existem mais de 35 milhões de doadores e, ainda, a possibilidade de usar células-tronco do cordão umbilical.
Os problemas são sempre outros — conseguir remédios, o repasse de dinheiro do SUS que não cobre todos os custos, por aí vão. Não à toa, se você olhar para a América do Sul, de acordo com estudo publicado na revista científica The Lancet que o doutor Hamerschlak mencionou, o Uruguai é o país que mais faz transplantes de medula óssea para cada 10 milhões de habitantes. A Argentina fica em segundo lugar e o Brasil, apesar da população imensamente maior, em terceiro.
Em 2019 — dados mais recentes disponíveis até o momento — foram realizados 3.805 transplantes de medula óssea em adultos e 534 em crianças entre nós. Cinco mil brasileiros esperam a sua vez, que só vai chegar ou que só será bem-sucedida com o tal remédio.














ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.